Hipertensão emocional: o que é, sintomas e como controlar

Hipertensão emocional: o que é, sintomas e como controlar
Você já sentiu o coração acelerar ou a pressão subir depois de um momento de estresse, ansiedade ou susto? Esse tipo de reação pode estar relacionado à hipertensão emocional, uma condição comum que, apesar de parecer passageira, pode trazer riscos à saúde se não for controlada.
Neste artigo, você vai entender o que é a pressão alta emocional, quais são os sintomas mais comuns, como diferenciar de uma hipertensão crônica e, principalmente, como cuidar da mente e do corpo para evitar esses picos de pressão.
O que é hipertensão emocional?
A hipertensão emocional é um aumento temporário da pressão arterial causado por fatores emocionais, como estresse, ansiedade, medo ou raiva. Ela não é considerada uma doença crônica, mas sim uma reação do corpo a situações de tensão intensa.
Essa elevação da pressão pode acontecer com qualquer pessoa, mesmo aquelas que não têm histórico de hipertensão arterial sistêmica (HAS). Em geral, os picos são passageiros, mas quando ocorrem com frequência, merecem atenção.
O que acontece com o corpo durante uma crise?
Em momentos de tensão, o corpo ativa o chamado “modo de alerta” (resposta de luta ou fuga), liberando hormônios como adrenalina e cortisol. Esses hormônios provocam:
-
Aumento da frequência cardíaca
-
Contração dos vasos sanguíneos
-
Elevação da pressão arterial
-
Respiração mais rápida
-
Tensão muscular
Esse processo é natural e ajuda a reagir rapidamente em situações de perigo. O problema é quando ele acontece com frequência, em situações cotidianas, como trânsito, problemas no trabalho ou discussões familiares.
Quais são os sintomas da hipertensão emocional?
Os sintomas da hipertensão emocional são muito parecidos com os da hipertensão comum. Os mais relatados são:
-
Dor de cabeça súbita
-
Tontura
-
Palpitações (batimentos acelerados ou irregulares)
-
Sensação de pressão na nuca
-
Visão embaçada
-
Falta de ar
-
Suor excessivo
-
Ansiedade intensa ou sensação de descontrole
Esses sintomas costumam surgir de forma repentina, logo após um evento estressante ou uma crise emocional, e podem durar alguns minutos ou horas, dependendo do caso.
Hipertensão emocional x Hipertensão crônica: qual a diferença?
A principal diferença entre elas é a frequência e a causa do aumento da pressão:
| Característica | Hipertensão Emocional | Hipertensão Crônica |
|---|---|---|
| Causa | Emoções intensas | Fatores genéticos, estilo de vida |
| Duração | Temporária | Contínua |
| Pressão alta persistente? | Não | Sim |
| Uso de medicamentos | Nem sempre necessário | Necessário a longo prazo |
| Diagnóstico | Por exclusão | Confirmado por medições regulares |
Se os episódios de pressão alta forem frequentes, é importante fazer um acompanhamento médico para verificar se há risco de desenvolver hipertensão arterial sistêmica.
Quais os riscos da hipertensão emocional?
Mesmo sendo passageira, a hipertensão emocional pode sobrecarregar o coração e aumentar o risco de:
-
Infarto
-
Acidente Vascular Cerebral (AVC)
-
Arritmias cardíacas
-
Crises de pânico
-
Insônia e esgotamento mental
Além disso, quando ignorada por muito tempo, ela pode evoluir para um quadro de hipertensão crônica, especialmente em pessoas com predisposição genética.
Como controlar a pressão emocional?
A boa notícia é que a hipertensão emocional pode ser controlada com mudanças no estilo de vida e atenção à saúde emocional. Veja algumas estratégias eficazes:
1. Cuide do seu emocional diariamente
-
Pratique meditação, respiração profunda ou yoga
-
Faça psicoterapia para lidar melhor com emoções difíceis
-
Identifique gatilhos de estresse e busque formas de evitá-los
-
Reserve momentos de descanso e lazer todos os dias
2. Tenha uma alimentação equilibrada
-
Reduza o consumo de sal, gordura e alimentos ultraprocessados
-
Aumente a ingestão de frutas, verduras, grãos integrais e alimentos ricos em magnésio
-
Beba bastante água
3. Pratique atividade física regularmente
O exercício físico ajuda a regular os níveis de hormônios do estresse, melhora a circulação e reduz a pressão arterial.
-
Caminhadas leves
-
Dança
-
Natação
-
Pilates ou alongamentos
4. Durma bem
A privação de sono aumenta os níveis de cortisol e favorece a hipertensão emocional. Tente manter uma rotina de sono com pelo menos 7 a 8 horas por noite.
5. Em casos mais intensos, procure orientação médica
Em alguns casos, pode ser necessário o uso temporário de medicamentos ansiolíticos ou antidepressivos, sempre com orientação de um profissional da saúde mental ou clínico.
Quem tem hipertensão emocional pode doar sangue?
Sim, desde que esteja com a pressão normal no momento da triagem e não esteja em uso de medicamentos que impeçam a doação. A hipertensão emocional não é uma contraindicação definitiva, mas o ideal é que a pessoa esteja calma e em boas condições no dia da doação.
👉 Para saber mais sobre esse tema, confira:
Quem tem hipertensão pode doar sangue?
Conclusão: é possível viver bem com hipertensão emocional
A hipertensão emocional é um alerta do corpo de que algo não vai bem no campo emocional. Ela não deve ser ignorada, mas também não é motivo para pânico. Com atenção à saúde mental, boas práticas no dia a dia e, se necessário, apoio profissional, é possível controlar os sintomas e proteger o coração.
Artigos relacionados:
Ozivy: o que muda com o “Ozempic nacional” aprovado

A Anvisa publicou nesta terça-feira, 26 de maio de 2026, o registro do Ozivy, a primeira caneta de semaglutida sintética análoga ao produto biológico liberada para comercialização no Brasil. O medicamento é da farmacêutica EMS e usa o mesmo princípio ativo do Ozempic, da dinamarquesa Novo Nordisk. A notícia movimentou o setor de saúde e gerou dúvidas legítimas entre pacientes, médicos e consumidores. Vamos responder as principais delas.
O que é o Ozivy e qual a diferença para o Ozempic?
O Ozivy não é um medicamento genérico. Pela regulamentação brasileira, não existe categoria de genérico para produtos biológicos. O produto é classificado como medicamento novo por se tratar de um análogo sintético de produto biológico, o que significa que passou por um processo próprio de comprovação de qualidade, segurança e eficácia junto à Anvisa. O pedido de registro foi apresentado em 2023 e a avaliação seguiu a ordem cronológica e de prioridade para medicamentos do tipo GLP-1, definida no Edital de Chamamento 12/2025.
Há ainda uma diferença prática importante no armazenamento: o Ozivy deve ser mantido sob refrigeração, entre 2°C e 8°C, antes e depois do início do tratamento. O Ozempic, por sua vez, exige refrigeração apenas antes do primeiro uso e pode permanecer em temperatura de até 30°C por até 6 semanas após o início da utilização. Esse detalhe importa bastante na rotina de quem usa o produto.
Por que essa aprovação é histórica?
A decisão marca a primeira autorização de um concorrente nacional desde o fim da patente da Novo Nordisk no Brasil, ocorrida em 20 de março de 2026. A aprovação abre oficialmente o mercado brasileiro da semaglutida para novos fabricantes e intensifica a disputa em um setor que movimenta bilhões de reais, impulsionado pela alta demanda das chamadas “canetas emagrecedoras”. Antes disso, em abril, a Anvisa chegou a rejeitar alguns pedidos por falhas técnicas e problemas na documentação apresentada por outras empresas. O Ozivy foi o primeiro a cruzar a linha de chegada.
Quando chega às farmácias?
Aprovação não significa disponibilidade imediata. A empresa detentora do registro ainda precisa passar pela aprovação do preço máximo pela CMED (Câmara de Regulação do Mercado de Medicamentos) antes de colocar o produto à venda. A EMS sinalizou que pretende chegar às farmácias em até 30 dias, mas estimativas mais conservadoras apontam para um prazo de dois a três meses, com chegada esperada até agosto. A produção será feita na unidade de Hortolândia, interior de São Paulo, em uma planta fabril que recebeu investimento superior a R$ 1,2 bilhão.
Quanto vai custar?
O preço final ainda depende da CMED, mas já há projeções. O vice-presidente da EMS, Marcus Sanchez, afirmou publicamente que o Ozivy será “30% mais barato que o Ozempic”. Com o produto de referência sendo vendido atualmente em torno de R$ 1.300, as estimativas apontam para um valor próximo de R$ 1.039 para a versão nacional. No horizonte mais longo, as perspectivas são melhores: um estudo do Itaú BBA projeta que as canetas nacionais poderão ficar até 50% mais baratas do que as estrangeiras em cinco anos.
O Ozivy vai chegar ao SUS?
Não necessariamente, e não tão cedo. Para ser disponibilizado na rede pública, o medicamento precisará ser avaliado pela Conitec (Comissão Nacional de Incorporação de Tecnologias no SUS) e aprovado pelo Ministério da Saúde. Nem todos os medicamentos registrados pela Anvisa passam por essa análise ou são incorporados ao SUS. Trata-se de um processo separado, com prazo indefinido.
Vão surgir outros concorrentes?
Sim, mas de forma gradual. A Anvisa pode conceder no máximo três autorizações por semestre, em um processo que deve se estender até o fim de 2027. A fabricação de canetas injetáveis exige estrutura complexa, com controle rigoroso de esterilidade, envase, monitoramento ambiental e microbiológico. Por isso, poucos laboratórios têm capacidade de produzir esse tipo de medicamento no Brasil. Atualmente, outros cinco medicamentos de origem sintética e um de origem biológica da semaglutida seguem em análise na agência.
Para quem o Ozivy é indicado?
O Ozivy é indicado para o tratamento de adultos com diabetes mellitus tipo 2 insuficientemente controlado, como adjuvante à dieta e exercício físico. O uso segue sendo recomendado com acompanhamento médico, e especialistas reforçam os riscos do uso sem prescrição — um problema que cresceu junto com a popularização das “canetas” nas redes sociais nos últimos anos.
O lançamento do Ozivy marca o início de uma transformação real no mercado brasileiro. A EMS tem expectativa de comercializar 1,2 milhão de unidades do produto no primeiro ano, com faturamento acima de R$ 500 milhões. Para o paciente, a chegada de concorrentes ao Ozempic é uma boa notícia — especialmente se vier acompanhada de queda de preços sustentada ao longo do tempo.
Fontes:
Olhar Digital — https://olhardigital.com.br/2026/05/26/medicina-e-saude/anvisa-aprova-primeira-caneta-emagrecedora-nacional
Terra Brasil Notícias — https://terrabrasilnoticias.com/2026/05/quando-a-primeira-caneta-emagrecedora-brasileira-deve-ser-lancada-e-quanto-ela-deve-custar-no-mercado
Diário do Centro do Mundo — https://www.diariodocentrodomundo.com.br/anivsa-aprova-registro-do-ozempic-brasileiro-saiba-quando-chega-as-farmacias
Meio & Mensagem — https://www.meioemensagem.com.br/marketing/com-ozivy-ems-sai-na-frente-na-corrida-da-caneta-nacional
Artigos relacionados:
Nutrição enteral: indicações, tipos de sonda e cuidados
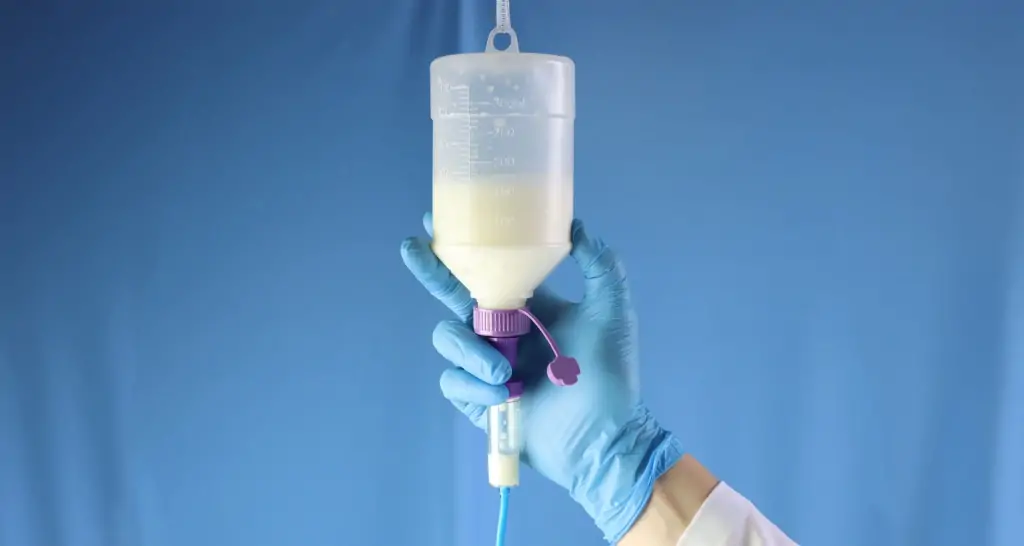
O que é nutrição enteral?
A nutrição enteral é uma forma de alimentação utilizada quando a pessoa não consegue se alimentar de forma adequada pela boca, mas ainda tem o trato gastrointestinal funcionando. Nesse método, os nutrientes são oferecidos em forma líquida, diretamente no estômago ou no intestino, por meio de uma sonda.
Diferente do que muitos pensam, a nutrição enteral não é uma medida de último recurso. Pelo contrário, ela é indicada justamente para garantir que o organismo receba todos os nutrientes necessários para se recuperar, se manter estável ou funcionar adequadamente, mesmo quando a alimentação oral não é possível ou suficiente.
Quando a nutrição enteral é indicada?
A indicação da nutrição enteral é feita por um médico ou nutricionista, sempre levando em conta o estado clínico do paciente. De forma geral, ela é utilizada quando a pessoa está em uma das seguintes situações:
Dificuldade de deglutição (disfagia), causada por sequelas de AVC, doenças neurológicas ou alterações estruturais na garganta ou no esôfago. Desnutrição grave ou risco nutricional elevado, em que a alimentação oral isolada não é suficiente para suprir as necessidades do organismo. Pós-operatório de cirurgias no aparelho digestivo, quando o paciente precisa de repouso intestinal parcial ou total. Doenças crônicas que comprometem a absorção de nutrientes ou reduzem drasticamente o apetite. Internações prolongadas, nas quais o paciente permanece sedado ou com restrição de movimentos por um período extenso.
Em todos esses casos, o objetivo é garantir que o corpo continue recebendo proteínas, carboidratos, gorduras, vitaminas, minerais e água nas quantidades adequadas.
Como é feita a administração?
A nutrição enteral é administrada por meio de sondas, que são tubos finos e flexíveis inseridos pelo nariz ou diretamente pelo abdômen. Os tipos mais comuns são:
Sonda nasogástrica (SNG): passa pelo nariz e vai até o estômago. É a forma mais utilizada em situações de curto prazo ou durante internações hospitalares.
Sonda nasoenteral (SNE): também passa pelo nariz, mas vai até o intestino delgado. É indicada quando há risco de refluxo ou quando o estômago não consegue receber a dieta adequadamente.
Gastrostomia: a sonda é inserida diretamente no estômago por meio de uma pequena abertura no abdômen. Costuma ser indicada para uso prolongado, quando a pessoa precisará da nutrição enteral por meses ou anos.
Jejunostomia: semelhante à gastrostomia, mas a sonda vai direto para o jejuno, parte do intestino delgado. É menos comum e utilizada em situações específicas.
A dieta é administrada por meio de uma bomba de infusão (equipamento que controla o fluxo) ou por gotejamento gravitacional, em horários e volumes programados pela equipe de saúde.
Quais nutrientes estão presentes na dieta enteral?
As fórmulas enterais são desenvolvidas para ser nutricionalmente completas. Dependendo da formulação escolhida pelo profissional, elas contêm:
Proteínas, essenciais para a manutenção e recuperação muscular. Carboidratos, que fornecem energia para o funcionamento do organismo. Gorduras, necessárias para a absorção de vitaminas e para a produção hormonal. Vitaminas e minerais, em quantidades ajustadas às necessidades clínicas do paciente. Fibras, em alguns casos, para contribuir com o funcionamento intestinal.
A composição da dieta é sempre individualizada. O nutricionista responsável calcula as necessidades calóricas e proteicas do paciente e escolhe a fórmula mais adequada para cada situação.
-
 Suplemento Alimentar Nutren Senior Sem Sabor Nestlé 370g $88,55
Suplemento Alimentar Nutren Senior Sem Sabor Nestlé 370g $88,55Para homens e mulheres acima dos 50 anos. Rico em cálcio, proteína e vitamina D. Auxilia na manutenção dos ossos e músculos. Sem sabor, pronto para ser misturado em receitas. Zero açúcar.
-
 Nutridrink Protein sem Sabor - Pote 700G $134,00
Nutridrink Protein sem Sabor - Pote 700G $134,00O Nutridrink Protein Pó é um suplemento nutricionalmente completo. Importância da proteína em quadros de desnutrição.
-
 Nutilis Espessante Alimentar Lata 300g $72,90
Nutilis Espessante Alimentar Lata 300g $72,90O Nutilis Espessante Alimentar é um produto em pó desenvolvido para modificar a consistência de líquidos e alimentos, auxiliando pacientes com dificuldades de deglutição.
Quais são os cuidados necessários?
A nutrição enteral exige atenção e cuidados diários, especialmente quando é realizada em casa. Alguns pontos fundamentais são:
Higiene rigorosa: as mãos devem ser lavadas antes de qualquer manipulação da sonda ou da dieta. Toda a equipe de cuidadores precisa seguir esse protocolo para evitar infecções.
Posicionamento correto: o paciente deve estar com a cabeceira elevada a pelo menos 30 graus durante a infusão da dieta e por ao menos 30 minutos após o término, para reduzir o risco de aspiração pulmonar.
Verificação da sonda: antes de cada administração, é importante verificar se a sonda está corretamente posicionada, conforme orientação da equipe de saúde.
Conservação da fórmula: as dietas industrializadas abertas devem ser mantidas refrigeradas e utilizadas dentro do prazo indicado pelo fabricante, geralmente até 24 horas após a abertura.
Hidratação: a água também precisa ser administrada pela sonda, em quantidade definida pelo profissional de saúde, pois o paciente pode não conseguir se hidratar de outra forma.
Acompanhamento profissional: consultas regulares com o nutricionista são essenciais para ajustar a dieta conforme a evolução clínica do paciente.
Nutrição enteral em casa: é possível?
Sim. Cada vez mais, a nutrição enteral é realizada no ambiente domiciliar, o que permite que o paciente esteja próximo da família e tenha melhor qualidade de vida. Para isso, os cuidadores recebem treinamento específico da equipe de saúde antes da alta hospitalar.
No domicílio, é fundamental manter uma rotina organizada, com horários fixos para a administração da dieta, controle dos insumos necessários e contato próximo com o nutricionista ou médico responsável pelo acompanhamento.
Programas de atenção domiciliar, tanto pelo sistema público quanto pelo privado, podem oferecer suporte nesse processo, incluindo o fornecimento de fórmulas e equipamentos necessários.
Quando a nutrição enteral pode ser suspensa?
A suspensão da nutrição enteral é sempre uma decisão médica e nutricional. De forma geral, ela é considerada quando o paciente recupera a capacidade de se alimentar pela boca com segurança e em quantidade suficiente para suprir suas necessidades.
Essa transição costuma ser gradual. O paciente começa a receber pequenas quantidades de alimento por via oral enquanto a dieta enteral ainda está sendo administrada, e a sonda só é retirada quando a alimentação oral está consolidada e segura.
Considerações finais
A nutrição enteral é uma ferramenta essencial na prática clínica. Quando bem indicada e administrada corretamente, ela contribui de forma significativa para a recuperação, a manutenção do estado nutricional e a qualidade de vida do paciente.
Se você é familiar ou cuidador de alguém em uso de nutrição enteral, não hesite em buscar orientação com a equipe de saúde sempre que tiver dúvidas. Um acompanhamento nutricional adequado faz toda a diferença no resultado do tratamento.
Tem dúvidas sobre nutrição enteral ou precisa de orientação sobre produtos e fórmulas? Entre em contato com nossa equipe.
Artigos relacionados:
Entenda os desafios diários da síndrome de sjögren
Viver com uma condição crônica exige ajustes diários que muitas vezes passam despercebidos por quem está ao redor. A síndrome de Sjögren é um exemplo claro dessa realidade. Dessa forma, entender os impactos dessa condição é o primeiro passo para uma rotina mais acolhedora.
Essa doença autoimune afeta principalmente as glândulas produtoras de lágrimas e saliva. No entanto, seus efeitos vão muito além do desconforto físico. Assim, a secura crônica e a fadiga influenciam diretamente o comportamento, a tomada de decisão e a vida social do paciente.
Muitas vezes, a condição é invisível para familiares e colegas de trabalho. Por consequência, a pessoa pode se sentir incompreendida em suas necessidades diárias. Portanto, falar sobre o assunto ajuda a validar esses sentimentos e a construir um ambiente mais empático.
O objetivo deste conteúdo é guiar você por essas adaptações diárias. Além disso, queremos oferecer informações práticas para que o gerenciamento da rotina seja feito de maneira mais leve e sem cobranças irreais.
Seja você o paciente ou um familiar próximo, o conhecimento é uma ferramenta poderosa. Sendo assim, acompanhe este texto para descobrir como pequenas mudanças comportamentais podem transformar a convivência com a síndrome de Sjögren.
Os impactos comportamentais da secura crônica
A secura nos olhos e na boca pode parecer um detalhe simples para quem não vivencia o quadro. Contudo, essa característica altera profundamente a forma como o indivíduo interage com o mundo. Em outras palavras, atividades comuns exigem um planejamento prévio constante.
Por exemplo, a necessidade de usar colírios várias vezes ao dia muda a dinâmica de trabalho e lazer. Além disso, a presença de ar-condicionado ou vento forte passa a ser um fator decisivo na escolha de ambientes. Dessa forma, o comportamento de esquiva de certos locais se torna uma adaptação natural.
A boca seca também traz desafios significativos para a fala e para a alimentação. Sendo assim, conversas prolongadas podem gerar desconforto vocal e necessidade urgente de hidratação. Por causa disso, o paciente pode começar a falar menos em reuniões ou eventos sociais.
Essas mudanças de comportamento não são sinais de desinteresse social. Pelo contrário, são estratégias de proteção para manter o bem-estar físico. Portanto, compreender essa necessidade de adaptação é fundamental para quem convive com a pessoa.
Para lidar com isso, carregar uma garrafa de água e substitutos de saliva se torna um hábito diário inegociável. Assim, a organização da bolsa ou da mochila passa a ser um ritual de cuidado constante.
A relação entre a fadiga e as decisões diárias
A fadiga é um dos sintomas mais relatados por quem convive com a síndrome de Sjögren. No entanto, não se trata de um cansaço comum que melhora apenas com uma noite de sono. Dessa maneira, é uma exaustão que afeta diretamente a energia disponível para o dia.
Consequentemente, o paciente desenvolve um comportamento de conservação de energia. Em outras palavras, cada decisão diária precisa ser avaliada com base no esforço físico e mental que exigirá. Assim, escolher entre ir ao mercado ou limpar a casa torna-se um cálculo de prioridades.
Muitas vezes, cancelar compromissos de última hora não é uma escolha, mas uma necessidade física. Por outro lado, essa atitude pode gerar frustração e sentimentos de inadequação. Portanto, é essencial que a rede de apoio compreenda essa imprevisibilidade sem fazer julgamentos.
Aprender a dizer não é uma habilidade comportamental que precisa ser fortalecida ao longo do tempo. Além disso, estabelecer limites claros no trabalho e em casa ajuda a preservar a saúde a longo prazo. Dessa forma, o paciente constrói uma rotina mais sustentável e alinhada com as respostas do próprio corpo.
Pausas estratégicas ao longo do dia também são essenciais nesse processo. Sendo assim, reservar momentos de descanso não significa ociosidade, mas sim gerenciamento de energia.
O comportamento alimentar e a hidratação
A alimentação sofre grandes impactos devido à falta de salivação adequada. Por isso, mastigar e engolir alimentos secos pode ser um grande desafio. Sendo assim, a escolha do cardápio passa a ser guiada pela textura e pela umidade dos ingredientes.
Refeições que antes eram prazerosas podem exigir mais tempo e esforço. Além disso, a necessidade de ingerir líquidos a cada porção altera a dinâmica durante a refeição. Dessa forma, o paciente muitas vezes prefere comer em casa, onde tem mais controle sobre o preparo.
A preferência por alimentos pastosos, caldos e molhos se torna um comportamento adaptativo comum. Contudo, é preciso atenção para que essas escolhas mantenham a qualidade nutricional. Portanto, o acompanhamento profissional ajuda a equilibrar o conforto na mastigação com as necessidades do corpo.
Eventos sociais envolvendo comida podem gerar certa ansiedade e apreensão. Por consequência, a pessoa pode adotar o hábito de se alimentar antes de sair de casa. Assim, ela reduz a exposição a situações desconfortáveis em público.
A hidratação também não se resume a beber muita água, pois a água sozinha não substitui a lubrificação da saliva. Dessa maneira, o uso de estímulos como pequenos goles frequentes e pastilhas sem açúcar passa a integrar a rotina de forma automática.
A gestão de múltiplos produtos e medicamentos
Conviver com a síndrome de Sjögren muitas vezes significa lidar com a polifarmácia. Além dos medicamentos sistêmicos, há o uso contínuo de colírios, pomadas oftalmológicas e umectantes bucais. Dessa forma, a organização desses itens é um desafio diário.
O comportamento de checagem constante se desenvolve naturalmente. Em outras palavras, antes de sair de casa, o paciente verifica repetidas vezes se pegou todos os itens necessários. Por isso, criar um sistema de organização visual ajuda a reduzir a sobrecarga mental.
A adesão ao tratamento depende muito de como esses produtos são inseridos nos hábitos diários. Sendo assim, associar o uso do colírio a atividades corriqueiras, como escovar os dentes, facilita a continuidade. Além disso, manter nécessaires com kits de emergência em diferentes locais traz segurança.
O desafio financeiro e logístico de adquirir todos esses produtos de uso contínuo também impacta a rotina. Portanto, planejar as compras mensais e pesquisar fornecedores torna-se parte do comportamento administrativo do paciente. Assim, evita-se a interrupção repentina dos cuidados básicos.
O diálogo com o farmacêutico é um recurso valioso para otimizar esse gerenciamento. Por outro lado, muitas pessoas hesitam em tirar dúvidas sobre interações entre colírios e outros remédios. Dessa maneira, incentivar essa comunicação melhora muito a eficácia da rotina de saúde.
Adaptações na comunicação e vida social
A vida social exige energia e, muitas vezes, ambientes que não são favoráveis para a síndrome. Por exemplo, bares com música alta obrigam a pessoa a falar mais alto, ressecando a garganta rapidamente. Sendo assim, a escolha dos locais de encontro passa por novos critérios.
Comunicar as próprias necessidades aos amigos e familiares é um passo desafiador. Muitas vezes, o paciente teme ser visto como alguém que sempre impõe limitações aos passeios. Contudo, estabelecer uma comunicação clara sobre as restrições evita mal-entendidos futuros.
A mudança de comportamento social pode incluir encontros mais curtos e em horários diurnos. Além disso, priorizar ambientes com boa qualidade de ar e sem fumaça torna-se um cuidado constante. Dessa forma, a vida social não acaba, apenas se transforma para acomodar o bem-estar.
O apoio do parceiro ou de amigos próximos faz toda a diferença nessas adaptações. Portanto, quando a rede de apoio propõe alternativas confortáveis, o paciente se sente acolhido. Assim, a carga de ter que planejar tudo sozinho é consideravelmente reduzida.
Aceitar convites sabendo que talvez precise ir embora mais cedo é um direito do paciente. Por consequência, normalizar a saída antecipada de eventos protege a energia mental e física para o dia seguinte.
A organização da rotina noturna e o sono
O período noturno apresenta desafios específicos para quem tem a síndrome de Sjögren. A produção natural de fluidos corporais já diminui durante o sono. No entanto, para o paciente, essa redução causa despertares frequentes devido à sensação de boca e olhos extremamente secos.
Por isso, o comportamento de preparo para dormir é essencial e envolve vários passos. Aplicar pomadas lubrificantes nos olhos e usar géis orais antes de deitar são etapas comuns. Além disso, manter um copo de água na mesa de cabeceira é uma medida de segurança.
A interrupção constante do sono agrava o quadro de fadiga no dia seguinte. Sendo assim, otimizar o ambiente do quarto é uma estratégia comportamental importante. O uso de umidificadores de ar, por exemplo, ajuda a manter a umidade do ambiente durante a noite.
Evitar o uso de ventiladores ou ar-condicionado direcionados para o rosto previne o ressecamento excessivo. Dessa forma, a adaptação da temperatura e da ventilação do quarto exige um consenso com o parceiro. Portanto, o diálogo aberto sobre essas necessidades promove noites mais tranquilas para ambos.
Criar uma rotina de relaxamento antes de deitar também auxilia na indução de um sono mais reparador. Em contrapartida, o uso de telas luminosas pode irritar ainda mais os olhos secos. Assim, substituir o celular por um áudio ou música suave é uma ótima adaptação noturna.
Adaptações no ambiente de trabalho e estudo
O ambiente profissional nem sempre está preparado para acolher as necessidades de condições crônicas. No caso da síndrome de Sjögren, a luz forte das telas e o ar-condicionado central são os maiores desafios. Dessa maneira, ajustar o espaço físico é um comportamento de autoproteção no trabalho.
O uso prolongado de computadores reduz a frequência com que piscamos. Por consequência, a secura ocular piora significativamente ao longo do expediente. Sendo assim, adotar a regra de desviar o olhar da tela periodicamente ajuda a descansar a visão.
Conversar com os gestores sobre a necessidade de pequenas pausas para hidratação e uso de colírios é fundamental. Além disso, solicitar ajustes na iluminação ou na posição da mesa em relação ao ar-condicionado pode melhorar o conforto. Portanto, essas adaptações não são privilégios, mas garantias de produtividade.
A fadiga cognitiva também pode se manifestar durante jornadas extensas. Em outras palavras, a dificuldade de concentração pode ocorrer nos dias de maior cansaço. Assim, organizar as tarefas mais complexas para os períodos de maior energia é uma tática muito eficiente.
O trabalho remoto, quando possível, tem se mostrado uma excelente alternativa. Dessa forma, o paciente consegue controlar totalmente o seu ambiente, a umidade e a temperatura. Além de permitir pausas mais confortáveis para o autocuidado.
A saúde emocional e o acolhimento
Conviver com sintomas físicos constantes e invisíveis exige grande força emocional. Muitas vezes, o descompasso entre a aparência saudável e a exaustão interna gera sentimentos de isolamento. Sendo assim, cuidar da saúde mental é tão importante quanto tratar o corpo.
O luto pela vida que se tinha antes do diagnóstico é um processo comum e válido. Por isso, reconhecer essas emoções e permitir-se sentir frustração faz parte do caminho. Contudo, buscar ajuda psicológica especializada facilita a adaptação a essa nova realidade.
O comportamento de autocobrança costuma ser muito presente, especialmente em relação à produtividade. Além disso, a sociedade moderna valoriza o excesso de trabalho, o que vai na contramão das necessidades do paciente. Portanto, desconstruir essa mentalidade é um passo libertador para quem vive com a síndrome.
Participar de grupos de apoio ajuda a validar experiências e compartilhar estratégias de rotina. Em outras palavras, encontrar pessoas que vivenciam os mesmos desafios diários quebra o ciclo de solidão. Assim, a troca de informações práticas fortalece a confiança no gerenciamento da condição.
O acolhimento deve partir, antes de tudo, do próprio indivíduo. Dessa forma, tratar as próprias limitações com gentileza e paciência transforma o peso do tratamento. Consequentemente, os dias mais difíceis são vividos com menos tensão e mais compreensão.
O papel fundamental da rede de apoio e familiares
A família desempenha um papel central na qualidade de vida do paciente crônico. No entanto, é comum que os familiares não saibam exatamente como ajudar. Portanto, a educação sobre a síndrome é o primeiro passo para uma rede de apoio eficaz.
Validar as queixas do paciente, sem minimizar o cansaço ou a dor, é a atitude mais reconfortante. Além disso, evitar comentários como “mas você parece tão bem” ajuda a não invalidar o sintoma invisível. Sendo assim, a escuta ativa é a melhor forma de oferecer suporte emocional e prático.
Pequenas mudanças no ambiente doméstico podem ser feitas em conjunto. Por exemplo, planejar cardápios mais úmidos ou manter os umidificadores sempre limpos e abastecidos. Dessa maneira, a responsabilidade pelos cuidados diários não recai apenas sobre os ombros de quem tem a síndrome.
Acompanhar as consultas médicas, quando o paciente desejar, também fortalece a parceria no tratamento. Assim, o familiar entende melhor as orientações e pode auxiliar na organização da rotina de medicamentos. Por outro lado, respeitar o espaço e a autonomia do indivíduo é igualmente essencial para a relação.
O cuidador ou familiar também precisa cuidar da própria saúde emocional. Sendo assim, estabelecer limites e dividir tarefas garante que a relação se mantenha saudável e equilibrada ao longo do tempo.
Práticas diárias para uma convivência mais leve
Para tornar a rotina mais gerenciável, algumas orientações práticas podem ser incorporadas ao longo do tempo. O objetivo não é criar regras rígidas, mas sim facilitar o dia a dia. Dessa forma, a adaptação ocorre de maneira gradual e respeitosa.
Em primeiro lugar, monte pequenos “kits de sobrevivência” com colírio, hidratante labial, água e pastilhas. Além disso, distribua esses kits pela casa, no carro e no ambiente de trabalho. Sendo assim, você evita a necessidade de ficar se deslocando a todo momento para buscar esses itens essenciais.
Em segundo lugar, utilize aplicativos ou alarmes para lembrar dos horários da medicação e da hidratação contínua. Muitas vezes, na correria da rotina, esquecemos de beber água ou de aplicar o colírio. Portanto, a tecnologia atua como uma aliada silenciosa no controle dos sintomas diários.
Programe suas atividades físicas para os horários em que se sente mais disposto. Em contrapartida, evite atividades extenuantes sob o sol forte ou em ambientes com muito vento. Assim, você mantém o corpo em movimento sem agravar o ressecamento ou a fadiga.
Finalmente, mantenha um diário simples dos seus sintomas e comportamentos. Anotar os dias de maior cansaço ajuda a identificar padrões e gatilhos na sua rotina. Por consequência, você terá mais informações para conversar com seu médico na próxima consulta.
Conclusão
Viver com a síndrome de Sjögren é um aprendizado contínuo sobre o próprio corpo. Embora os desafios da secura e da fadiga sejam constantes, as adaptações comportamentais oferecem um caminho seguro. Dessa forma, é possível construir uma rotina de qualidade e com muito significado.
A organização do ambiente, a gestão cuidadosa da energia e a hidratação constante são pilares desse processo. Além disso, o envolvimento da família e a comunicação clara das próprias necessidades tornam a jornada menos solitária. Portanto, não hesite em compartilhar seus limites e buscar acolhimento.
Lembre-se de que não há perfeição quando se trata de cuidar de uma condição crônica. Sendo assim, dias de maior cansaço fazem parte do ciclo e exigem apenas mais gentileza consigo mesmo. Assim, cada pequeno ajuste na rotina é uma vitória que merece ser reconhecida.
Na Raia Dose Certa, acreditamos que o acesso à informação confiável transforma o cuidado diário. Esperamos que este conteúdo ajude você a olhar para a sua rotina com mais empatia e estrutura.
Continue acompanhando nosso blog para mais informações sobre saúde, organização de medicamentos e bem-estar. O conhecimento é sempre a sua melhor ferramenta de cuidado.
Perguntas Frequentes
Quais são os primeiros passos para adaptar a rotina após o diagnóstico?
O ideal é focar na hidratação contínua e na proteção ocular ao longo do dia. Além disso, organizar seus medicamentos e produtos de uso contínuo em locais de fácil acesso ajuda a criar o hábito sem sobrecarga mental.
Como explicar o impacto da fadiga invisível para familiares e amigos?
Use exemplos claros, comparando sua energia a uma bateria que descarrega mais rápido. Portanto, enfatize que o descanso não é uma escolha de lazer, mas um tratamento necessário para manter a saúde e o bem-estar do seu corpo.
Existe alguma maneira de melhorar o sono lidando com a secura excessiva?
Sim, o uso de umidificadores no quarto e a aplicação de géis orais e pomadas oculares antes de deitar ajudam bastante. Dessa forma, você reduz o desconforto que causa os despertares frequentes durante a noite de sono.
Como organizar o uso de tantos colírios e medicamentos diários?
A melhor estratégia é associar os horários de uso com hábitos que você já possui, como as refeições ou a escovação dos dentes. Além disso, o uso de caixas organizadoras e alarmes no celular facilita o acompanhamento sem estresse.
Artigos relacionados:
O Brasil está usando mais remédios para dormir

Os medicamentos usados para induzir o sono e controlar episódios de insônia voltaram ao centro das discussões sobre saúde em 2026. O aumento da procura por esse tipo de tratamento tem chamado atenção de especialistas, principalmente pelo crescimento do uso contínuo desses medicamentos entre adultos acima dos 40 anos.
Parte desse movimento acompanha uma mudança silenciosa na rotina da população.
Nos últimos anos, dormir mal deixou de ser um problema ocasional para muita gente. Jornadas longas, excesso de estímulos, ansiedade constante e dificuldade de desacelerar fizeram com que noites mal dormidas passassem a ocupar espaço fixo na vida cotidiana.
O problema é que, quando o cansaço se acumula por semanas ou meses, muitas pessoas começam a buscar soluções rápidas para conseguir dormir.
É nesse ponto que especialistas têm levantado um alerta.
Medicamentos para sono podem fazer parte do tratamento em alguns casos, mas o uso prolongado sem acompanhamento adequado pode trazer riscos importantes, principalmente relacionados à dependência, sonolência diurna, alterações cognitivas e aumento do risco de quedas em pessoas mais velhas.
Outro desafio envolve a percepção de normalidade.
Muita gente passa a enxergar o remédio como única forma possível de dormir. Aos poucos, o organismo deixa de associar o descanso a hábitos naturais da rotina e passa a depender de estímulos externos para iniciar o sono.
Ao mesmo tempo, médicos e pesquisadores têm reforçado que a insônia raramente aparece sozinha.
Ela costuma estar ligada a outros fatores da rotina, como ansiedade, excesso de trabalho, uso excessivo de telas, estresse crônico e até horários irregulares ao longo da semana.
Por isso, parte das discussões atuais sobre saúde do sono tem defendido abordagens mais amplas, que envolvam comportamento, ambiente e qualidade da rotina diária — e não apenas intervenções medicamentosas isoladas.
Esse debate também revela uma transformação maior.
O sono deixou de ser tratado apenas como descanso e passou a ser entendido como parte central da saúde física e mental.
Quando ele falha por muito tempo, o impacto aparece em diferentes áreas da vida: memória, concentração, humor, produtividade e continuidade de hábitos importantes do cotidiano.
No fim, o aumento do uso de medicamentos para dormir talvez diga menos sobre o sono em si e mais sobre a dificuldade crescente que as pessoas têm encontrado para desacelerar.


