O papel do sono na regulação da glicemia

Sono e glicemia: qual é a relação?
Quando falamos em controle glicêmico, o primeiro pensamento costuma ser a alimentação ou o uso de medicamentos. Mas há um fator muitas vezes negligenciado que tem um impacto profundo no metabolismo: o sono.
Dormir mal, seja por poucas horas, sono fragmentado ou insônia crônica pode desregular a produção de insulina, o hormônio responsável por controlar a quantidade de glicose no sangue. Com o tempo, esse desequilíbrio aumenta o risco de resistência à insulina, pré-diabetes e diabetes tipo 2.
Dormir bem, por outro lado, ajuda o corpo a funcionar em equilíbrio, favorecendo não apenas o controle glicêmico, mas também o sistema imunológico, a memória, o humor e a saúde cardiovascular.
O que a ciência diz sobre isso
Estudos têm demonstrado que a privação de sono está diretamente associada à alteração da sensibilidade à insulina. Segundo a Harvard Medical School (2022), adultos que dormem menos de seis horas por noite apresentam maior risco de desenvolver diabetes tipo 2, mesmo quando seguem uma alimentação saudável.
Outro estudo, publicado no Journal of Clinical Endocrinology & Metabolism, mostrou que apenas uma semana de sono ruim já é suficiente para causar alterações significativas no metabolismo da glicose, mesmo em pessoas sem diagnóstico prévio.
Ou seja, noites mal dormidas não apenas aumentam a glicemia momentaneamente, como também favorecem um quadro metabólico de longo prazo que exige atenção.
Por que o sono afeta o metabolismo
Durante o sono, o corpo realiza uma série de processos que são fundamentais para o equilíbrio hormonal. Entre eles, destacam-se:
Regulação da insulina e da glicose
Liberação controlada de cortisol (hormônio do estresse)
Redução da inflamação sistêmica
Controle da fome e da saciedade por meio dos hormônios grelina e leptina
Quando o sono é interrompido ou insuficiente, esses processos são afetados. O corpo interpreta a falta de sono como um estado de alerta, liberando mais cortisol, o que aumenta a glicemia e estimula o apetite, especialmente por alimentos ricos em açúcar e gordura.
Dicas para melhorar o sono e cuidar da glicemia
Pequenas mudanças de hábito podem melhorar significativamente a qualidade do sono e, por consequência, o equilíbrio glicêmico:
Tente dormir e acordar sempre nos mesmos horários
Evite o uso de telas (celular, TV, computador) pelo menos 1 hora antes de dormir
Reduza o consumo de cafeína e álcool à noite
Pratique atividade física regularmente, mas não muito próximo da hora de dormir
Mantenha o ambiente escuro, silencioso e com temperatura agradável
Se possível, busque acompanhamento profissional em casos de insônia persistente
Lembre-se: dormir bem não é um luxo, é parte essencial do cuidado com a saúde.
Como a Dose Certa ajuda no controle do tratamento
Para quem vive com diabetes ou pré-diabetes, o controle da glicemia vai além da alimentação. Ele envolve a organização rigorosa do tratamento, e é aí que a Dose Certa faz a diferença.
Com os medicamentos organizados por dia e horário, em caixinhas personalizadas, a Dose Certa reduz o risco de esquecimentos e facilita o acompanhamento do tratamento, inclusive por cuidadores ou familiares. Isso traz mais segurança, constância e tranquilidade na rotina.
Aliar uma boa noite de sono à adesão correta ao tratamento é uma forma eficaz de viver com mais qualidade.
Conclusão
O sono é um regulador natural do organismo e tem um papel direto no controle da glicemia. Ignorar esse fator é deixar de cuidar de uma peça fundamental do metabolismo.
Com informação, rotina organizada e atenção aos sinais do corpo, é possível conquistar noites mais tranquilas e um dia a dia com mais equilíbrio. A saúde começa pelo que fazemos sempre, e dormir bem é uma das escolhas mais poderosas que podemos fazer.
Leia mais:
Artigos relacionados:
Por que a gripe chegou mais cedo em 2026?

A temporada de gripe em 2026 começou antes do esperado no Brasil. Nas últimas semanas, o aumento de casos de vírus respiratórios já acendeu o alerta em diferentes regiões do país.
Mas o que explica essa antecipação?
O que está acontecendo em 2026
Dados recentes mostram um crescimento no número de atendimentos por síndromes respiratórias ainda no início do outono, período em que os casos normalmente começam a subir de forma mais gradual.
Esse cenário indica uma circulação mais precoce dos vírus, principalmente o Influenza.
Por que a gripe pode se antecipar
Alguns fatores ajudam a explicar esse movimento:
- Mudanças climáticas: variações de temperatura favorecem a circulação de vírus
- Maior circulação de pessoas: retorno a rotinas presenciais intensifica o contato
- Baixa cobertura vacinal em alguns grupos: reduz a proteção coletiva
Esses pontos combinados aumentam a velocidade de transmissão e antecipam os picos da doença.
Quais são os riscos
A gripe não deve ser subestimada, principalmente para grupos mais vulneráveis, como idosos, crianças e pessoas com doenças crônicas.
Além dos sintomas comuns, como febre, dor no corpo e cansaço, a gripe pode evoluir para complicações mais graves, como infecções respiratórias.
Como se proteger no dia a dia
Alguns cuidados continuam sendo fundamentais:
- manter a vacinação em dia
- higienizar as mãos com frequência
- evitar contato próximo com pessoas com sintomas
- manter atenção à rotina de medicamentos, quando houver prescrição
O cuidado contínuo faz diferença
Em períodos de maior circulação de vírus, manter a rotina de cuidados com a saúde se torna ainda mais importante.
Organização e constância no tratamento ajudam a reduzir riscos e garantem mais segurança no dia a dia.
Artigos relacionados:
Infoxicação na saúde: quando saber vira excesso

Nos últimos anos, o acesso à informação sobre saúde aumentou de forma significativa, principalmente com o crescimento das redes sociais e conteúdos rápidos no dia a dia.
Esse cenário facilita o aprendizado, mas também pode gerar confusão. Quando há informação demais, tomar decisões simples pode se tornar mais difícil.
Entender como lidar com esse excesso faz diferença na forma como você cuida da sua saúde.
Por que consumimos tanta informação sobre saúde?
Alguns fatores contribem para esse comportamento:
- maior acesso a conteúdos em tempo real
- grande volume de perfis falando sobre saúde
- busca por soluções rápidas
- preocupação crescente com bem-estar
Esse contexto aumenta o contato com informações, mas nem sempre com qualidade ou clareza.
O que é infoxicação?
A infoxicação acontece quando há mais informação do que conseguimos processar de forma útil.
Na prática, isso pode levar a:
- dúvidas frequentes
- mudanças constantes de hábitos
- sensação de estar fazendo tudo errado
- dificuldade em tomar decisões
O excesso acaba gerando mais insegurança do que orientação.
Quais sinais indicam excesso de informação?
Alguns comportamentos podem indicar esse cenário:
- acompanhar muitas fontes ao mesmo tempo
- testar várias soluções sem continuidade
- questionar constantemente orientações recebidas
- gastar mais tempo pesquisando do que aplicando
Esse padrão pode atrapalhar a consistência no cuidado.
Como lidar com o excesso de informação?
Algumas atitudes ajudam a tornar o consumo mais equilibrado:
priorizar fontes confiáveis
evitar comparações sem contexto
reduzir o tempo de exposição a conteúdos
focar no que se aplica à sua rotina
Com menos estímulos, as decisões se tornam mais claras.
O impacto na rotina
O excesso de informação pode afetar diretamente o dia a dia. Isso pode interferir em:
- organização da rotina
- continuidade de hábitos
- qualidade do sono
- segurança nas decisões
Manter o foco no essencial ajuda a evitar sobrecarga.
Quando buscar orientação?
Se houver dificuldade para manter uma rotina ou dúvidas constantes, buscar orientação profissional pode ajudar a organizar as informações.
Ter um direcionamento claro facilita o cuidado e reduz a confusão.
Conclusão
O acesso à informação é importante, mas o excesso pode dificultar mais do que ajudar.
Filtrar o que você consome e manter uma rotina simples pode ser mais eficaz do que tentar acompanhar tudo.
Cuidar da saúde também envolve escolher bem o que merece sua atenção.
Artigos relacionados:
Vírus respiratórios em alta: como se proteger no dia a dia?

Nos últimos meses, os casos de vírus respiratórios voltaram a crescer, especialmente em períodos de mudança de clima e maior circulação de pessoas em ambientes fechados.
Esse aumento chama atenção não apenas pela transmissão rápida, mas também pelo impacto na rotina, principalmente para quem já convive com condições crônicas.
Entender como se proteger no dia a dia faz diferença.
Por que os vírus respiratórios aumentam em certas épocas?
Alguns fatores contribuem para esse cenário:
- maior permanência em ambientes fechados
- circulação de diferentes vírus ao mesmo tempo
- mudanças de temperatura
- queda na imunidade em períodos de estresse ou cansaço
Essas condições favorecem a transmissão e aumentam o número de casos.
Quais sintomas merecem atenção?
Os vírus respiratórios podem causar sintomas variados, como:
- coriza e congestão nasal
- dor de garganta
- tosse
- febre
- cansaço
Mesmo quadros leves podem impactar a rotina, especialmente quando não há descanso adequado.
Quem precisa ter mais cuidado?
Alguns grupos exigem atenção maior:
- pessoas com doenças crônicas
- idosos
- pessoas com imunidade mais baixa
- quem convive com muitas pessoas no dia a dia
Nesses casos, prevenir é ainda mais importante.
Como reduzir o risco de contágio?
Algumas medidas simples ajudam a diminuir a exposição:
- manter ambientes ventilados
- higienizar as mãos com frequência
- evitar contato próximo com pessoas sintomáticas
- manter a vacinação em dia
- respeitar o tempo de recuperação do corpo
Esses cuidados fazem parte de uma rotina mais segura.
O impacto na rotina e no tratamento
Quando há infecções frequentes, a rotina pode ser desorganizada. Isso pode afetar:
- horários de medicamentos
- qualidade do sono
- alimentação
- energia ao longo do dia
Manter organização, mesmo em períodos de doença, ajuda a evitar complicações.
Quando procurar orientação?
Se os sintomas forem persistentes, intensos ou acompanhados de dificuldade para respirar, é importante buscar avaliação profissional.
O acompanhamento adequado evita agravamentos e orienta o melhor cuidado.
Conclusão
Com o aumento dos vírus respiratórios, a atenção no dia a dia se torna ainda mais importante.
Pequenas medidas de prevenção, aliadas a uma rotina organizada, ajudam a reduzir riscos e manter a saúde mais protegida.
Artigos relacionados:
Doença de Parkinson: sinais iniciais além do tremor
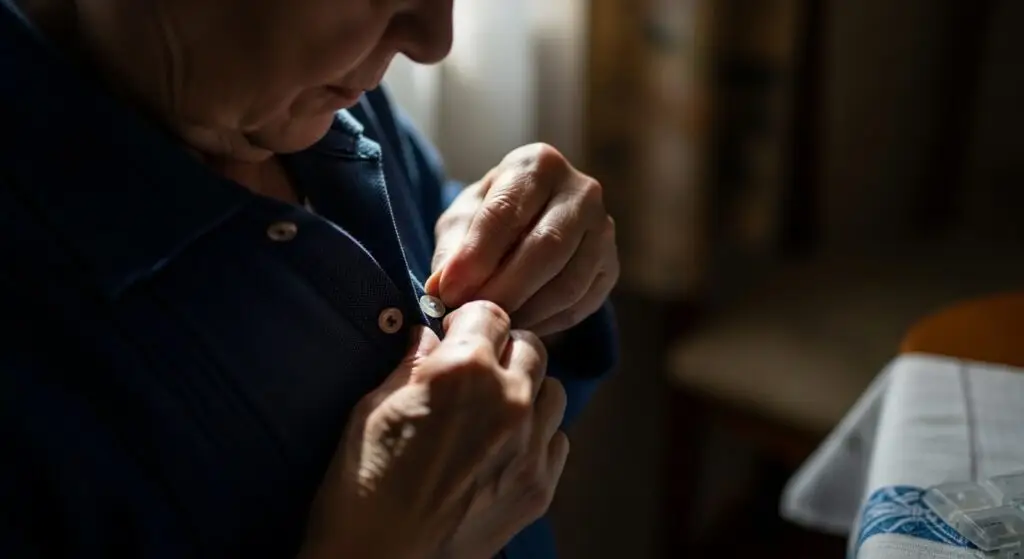
Quando se fala em doença de Parkinson, o tremor costuma ser o primeiro sintoma que vem à mente. No entanto, os sinais iniciais nem sempre são tão evidentes e podem passar despercebidos por bastante tempo.
Reconhecer essas mudanças precoces pode ajudar no acompanhamento e no cuidado contínuo da saúde.
O que é a doença de Parkinson?
A doença de Parkinson é uma condição crônica que afeta o sistema nervoso, impactando principalmente os movimentos.
Ela costuma evoluir de forma gradual, e os primeiros sinais podem ser sutis, confundidos com alterações comuns do dia a dia.
Quais sinais podem aparecer antes do tremor?
Antes mesmo de qualquer tremor, algumas mudanças podem surgir:
- rigidez leve em movimentos
- diminuição da expressão facial
- alterações no sono
- perda de olfato
- fala mais baixa ou lenta
Por serem discretos, esses sinais nem sempre são associados imediatamente à condição.
Mudanças na rotina podem ser um indicativo
Dificuldades em tarefas simples, como abotoar uma camisa ou escrever, podem surgir de forma gradual.
Além disso, a lentidão em atividades do dia a dia pode ser interpretada como cansaço ou desatenção, quando, na verdade, pode ter outra origem.
Observar essas mudanças ao longo do tempo é importante.
O papel do diagnóstico precoce
Embora não exista cura, o diagnóstico precoce permite um acompanhamento mais adequado e estratégias que ajudam a manter a qualidade de vida.
Quanto antes a condição é identificada, maior a possibilidade de adaptação da rotina e do tratamento.
Como a rotina influencia o cuidado?
Manter horários organizados, acompanhamento regular e atenção ao uso correto de medicamentos são fatores importantes no controle da condição.
A constância no tratamento ajuda a reduzir oscilações e contribui para mais autonomia no dia a dia.
Quando procurar avaliação?
Se houver sinais persistentes, mesmo que leves, é importante buscar orientação profissional.
A avaliação considera o conjunto de sintomas e a evolução ao longo do tempo.
Conclusão
A doença de Parkinson pode começar de forma silenciosa, com sinais que vão além do tremor.
Prestar atenção a pequenas mudanças no corpo e na rotina é essencial para um cuidado mais atento e contínuo.