Como identificar e tratar a resistência à insulina
Como identificar e tratar a resistência à insulina
A resistência à insulina é uma condição de saúde silenciosa, mas bastante comum, que pode levar ao desenvolvimento de doenças mais graves, como o diabetes tipo 2, se não for tratada adequadamente. Muitas pessoas convivem com ela sem saber, o que torna essencial entender seus sinais, causas e as opções de tratamento. Neste artigo, vamos explicar como identificar e tratar a resistência à insulina de forma eficaz.
O que é resistência à insulina?
A insulina é um hormônio fundamental para o controle dos níveis de glicose (açúcar) no sangue. Ela permite que a glicose entre nas células do corpo, onde é utilizada como fonte de energia. Quando o corpo se torna resistente à insulina, as células não respondem adequadamente ao hormônio, o que leva a níveis mais elevados de glicose no sangue. Isso pode sobrecarregar o pâncreas, que acaba produzindo mais insulina para tentar compensar.
Com o tempo, a resistência à insulina pode evoluir para o diabetes tipo 2, que é uma condição crônica e progressiva. Porém, com mudanças no estilo de vida e, em alguns casos, medicamentos, é possível controlar e até reverter a resistência à insulina.
Como identificar a resistência à insulina?
A resistência à insulina é muitas vezes chamada de “doença silenciosa”, pois pode não apresentar sintomas claros nos estágios iniciais. No entanto, existem alguns sinais e fatores de risco que podem indicar que você está desenvolvendo a condição. Aqui estão alguns dos sinais mais comuns:
Sinais e sintomas comuns:
Fadiga constante: Sentir-se cansado o tempo todo, mesmo após uma boa noite de sono, pode ser um sinal de que seu corpo não está utilizando a glicose de maneira eficiente.
Dificuldade para perder peso: Mesmo com dietas e exercícios, a perda de peso pode ser mais difícil quando há resistência à insulina, já que o corpo acumula mais gordura, especialmente na região abdominal.
Aumento de apetite e fome frequente: A resistência à insulina pode causar flutuações nos níveis de glicose, levando a picos de fome, especialmente por alimentos ricos em carboidratos.
Aumento da circunferência abdominal: A gordura abdominal é um dos principais indicadores de resistência à insulina. Pessoas com excesso de gordura na região da cintura têm maior risco de desenvolver a condição.
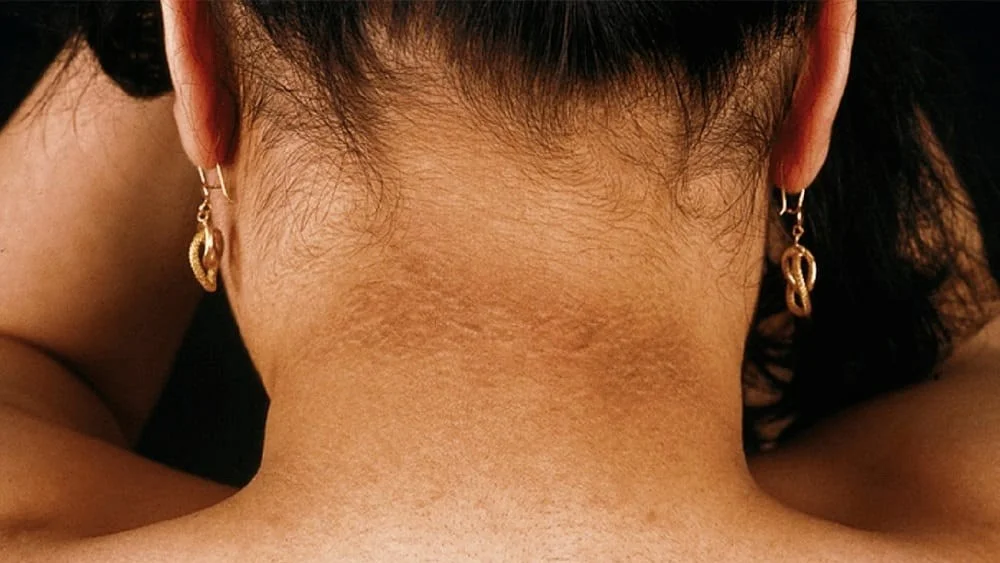
Escurecimento da pele: Algumas pessoas com resistência à insulina podem notar manchas escuras, chamadas de acantose nigricans, em áreas como pescoço, axilas e virilhas.
Fatores de risco:
Histórico familiar de diabetes: Se você tem parentes próximos com diabetes tipo 2, seu risco de desenvolver resistência à insulina aumenta.
Idade: A resistência à insulina é mais comum em pessoas com mais de 45 anos.
Excesso de peso e obesidade: O excesso de gordura corporal, especialmente na área abdominal, está fortemente ligado à resistência à insulina.
Sedentarismo: A falta de atividade física regular pode contribuir para a resistência à insulina.
Síndrome dos ovários policísticos (SOP): Mulheres com SOP têm maior risco de desenvolver resistência à insulina.
Leia mais: Sintomas iniciais de diabetes: o que você precisa saber
Como tratar a resistência à insulina?
O tratamento da resistência à insulina envolve uma combinação de mudanças no estilo de vida, alimentação e, em alguns casos, medicamentos. Abaixo estão as abordagens mais eficazes para controlar a condição:
1. Mudanças na alimentação
A alimentação tem um papel central no controle da resistência à insulina. Algumas dicas incluem:
Priorizar alimentos de baixo índice glicêmico: Alimentos como grãos integrais, legumes, verduras e frutas frescas ajudam a controlar os níveis de glicose no sangue.
Evitar carboidratos refinados: Pães brancos, arroz branco, doces e refrigerantes podem causar picos de glicose e insulina. Prefira fontes de carboidratos mais saudáveis.
Aumentar a ingestão de fibras: Alimentos ricos em fibras, como vegetais, leguminosas e aveia, ajudam a controlar os níveis de açúcar no sangue e melhoram a sensibilidade à insulina.
Incluir gorduras saudáveis: Abacate, azeite de oliva e peixes ricos em ômega-3 (como salmão e sardinha) ajudam a melhorar a função metabólica.
Controlar as porções: Comer em porções controladas pode ajudar a evitar o acúmulo de gordura abdominal, um fator que agrava a resistência à insulina.
2. Exercícios físicos
A prática regular de atividades físicas melhora a sensibilidade à insulina, permitindo que o corpo utilize a glicose de maneira mais eficiente. Algumas atividades recomendadas incluem:
Exercícios aeróbicos: Caminhadas, corridas, natação e ciclismo são ótimos para melhorar o metabolismo e reduzir a resistência à insulina.
Treinamento de força: Levantamento de pesos e exercícios de resistência também ajudam a aumentar a massa muscular, o que melhora a utilização da glicose pelas células.
A recomendação é praticar pelo menos 150 minutos de exercício moderado por semana.
3. Controle do peso
Manter um peso saudável é fundamental para o controle da resistência à insulina. Perder mesmo uma pequena quantidade de peso pode melhorar significativamente a sensibilidade à insulina. Concentre-se em uma alimentação balanceada e em exercícios físicos regulares para alcançar e manter um peso adequado.
4. Medicamentos
Em casos mais graves, ou quando as mudanças no estilo de vida não são suficientes, os médicos podem prescrever medicamentos para ajudar a controlar a resistência à insulina. O medicamento mais comum utilizado é a metformina, que ajuda a melhorar a resposta das células à insulina.
Além disso, em alguns casos, medicamentos para controle do colesterol e pressão arterial também podem ser necessários, já que a resistência à insulina está frequentemente associada a problemas cardiovasculares.
Prevenção da resistência à insulina
Embora a resistência à insulina possa ser uma condição hereditária, ela pode ser prevenida ou controlada com hábitos saudáveis. Aqui estão algumas dicas para prevenir a resistência à insulina:
Mantenha um peso saudável.
Pratique exercícios regularmente.
Adote uma alimentação balanceada, rica em alimentos integrais, frutas, vegetais e proteínas magras.
Evite o consumo excessivo de açúcar e carboidratos refinados.
Durma bem e gerencie o estresse, já que ambos afetam os níveis de glicose no sangue.
Conclusão
A resistência à insulina é uma condição séria, mas controlável. Ao identificar os sinais precoces e fazer mudanças no estilo de vida, você pode prevenir o avanço para o diabetes tipo 2 e melhorar sua saúde geral. Se você tem algum fator de risco ou está apresentando sintomas, é importante procurar um médico para realizar exames e iniciar um tratamento adequado.
A combinação de uma dieta balanceada, exercício regular e controle do peso é a chave para manter a resistência à insulina sob controle. Com a abordagem certa, é possível viver uma vida saudável e equilibrada, mesmo com essa condição.
Artigos relacionados:
Infoxicação na saúde: quando saber vira excesso

Nos últimos anos, o acesso à informação sobre saúde aumentou de forma significativa, principalmente com o crescimento das redes sociais e conteúdos rápidos no dia a dia.
Esse cenário facilita o aprendizado, mas também pode gerar confusão. Quando há informação demais, tomar decisões simples pode se tornar mais difícil.
Entender como lidar com esse excesso faz diferença na forma como você cuida da sua saúde.
Por que consumimos tanta informação sobre saúde?
Alguns fatores contribem para esse comportamento:
- maior acesso a conteúdos em tempo real
- grande volume de perfis falando sobre saúde
- busca por soluções rápidas
- preocupação crescente com bem-estar
Esse contexto aumenta o contato com informações, mas nem sempre com qualidade ou clareza.
O que é infoxicação?
A infoxicação acontece quando há mais informação do que conseguimos processar de forma útil.
Na prática, isso pode levar a:
- dúvidas frequentes
- mudanças constantes de hábitos
- sensação de estar fazendo tudo errado
- dificuldade em tomar decisões
O excesso acaba gerando mais insegurança do que orientação.
Quais sinais indicam excesso de informação?
Alguns comportamentos podem indicar esse cenário:
- acompanhar muitas fontes ao mesmo tempo
- testar várias soluções sem continuidade
- questionar constantemente orientações recebidas
- gastar mais tempo pesquisando do que aplicando
Esse padrão pode atrapalhar a consistência no cuidado.
Como lidar com o excesso de informação?
Algumas atitudes ajudam a tornar o consumo mais equilibrado:
priorizar fontes confiáveis
evitar comparações sem contexto
reduzir o tempo de exposição a conteúdos
focar no que se aplica à sua rotina
Com menos estímulos, as decisões se tornam mais claras.
O impacto na rotina
O excesso de informação pode afetar diretamente o dia a dia. Isso pode interferir em:
- organização da rotina
- continuidade de hábitos
- qualidade do sono
- segurança nas decisões
Manter o foco no essencial ajuda a evitar sobrecarga.
Quando buscar orientação?
Se houver dificuldade para manter uma rotina ou dúvidas constantes, buscar orientação profissional pode ajudar a organizar as informações.
Ter um direcionamento claro facilita o cuidado e reduz a confusão.
Conclusão
O acesso à informação é importante, mas o excesso pode dificultar mais do que ajudar.
Filtrar o que você consome e manter uma rotina simples pode ser mais eficaz do que tentar acompanhar tudo.
Cuidar da saúde também envolve escolher bem o que merece sua atenção.
Artigos relacionados:
Vírus respiratórios em alta: como se proteger no dia a dia?

Nos últimos meses, os casos de vírus respiratórios voltaram a crescer, especialmente em períodos de mudança de clima e maior circulação de pessoas em ambientes fechados.
Esse aumento chama atenção não apenas pela transmissão rápida, mas também pelo impacto na rotina, principalmente para quem já convive com condições crônicas.
Entender como se proteger no dia a dia faz diferença.
Por que os vírus respiratórios aumentam em certas épocas?
Alguns fatores contribuem para esse cenário:
- maior permanência em ambientes fechados
- circulação de diferentes vírus ao mesmo tempo
- mudanças de temperatura
- queda na imunidade em períodos de estresse ou cansaço
Essas condições favorecem a transmissão e aumentam o número de casos.
Quais sintomas merecem atenção?
Os vírus respiratórios podem causar sintomas variados, como:
- coriza e congestão nasal
- dor de garganta
- tosse
- febre
- cansaço
Mesmo quadros leves podem impactar a rotina, especialmente quando não há descanso adequado.
Quem precisa ter mais cuidado?
Alguns grupos exigem atenção maior:
- pessoas com doenças crônicas
- idosos
- pessoas com imunidade mais baixa
- quem convive com muitas pessoas no dia a dia
Nesses casos, prevenir é ainda mais importante.
Como reduzir o risco de contágio?
Algumas medidas simples ajudam a diminuir a exposição:
- manter ambientes ventilados
- higienizar as mãos com frequência
- evitar contato próximo com pessoas sintomáticas
- manter a vacinação em dia
- respeitar o tempo de recuperação do corpo
Esses cuidados fazem parte de uma rotina mais segura.
O impacto na rotina e no tratamento
Quando há infecções frequentes, a rotina pode ser desorganizada. Isso pode afetar:
- horários de medicamentos
- qualidade do sono
- alimentação
- energia ao longo do dia
Manter organização, mesmo em períodos de doença, ajuda a evitar complicações.
Quando procurar orientação?
Se os sintomas forem persistentes, intensos ou acompanhados de dificuldade para respirar, é importante buscar avaliação profissional.
O acompanhamento adequado evita agravamentos e orienta o melhor cuidado.
Conclusão
Com o aumento dos vírus respiratórios, a atenção no dia a dia se torna ainda mais importante.
Pequenas medidas de prevenção, aliadas a uma rotina organizada, ajudam a reduzir riscos e manter a saúde mais protegida.
Artigos relacionados:
Doença de Parkinson: sinais iniciais além do tremor
Quando se fala em doença de Parkinson, o tremor costuma ser o primeiro sintoma que vem à mente. No entanto, os sinais iniciais nem sempre são tão evidentes e podem passar despercebidos por bastante tempo.
Reconhecer essas mudanças precoces pode ajudar no acompanhamento e no cuidado contínuo da saúde.
O que é a doença de Parkinson?
A doença de Parkinson é uma condição crônica que afeta o sistema nervoso, impactando principalmente os movimentos.
Ela costuma evoluir de forma gradual, e os primeiros sinais podem ser sutis, confundidos com alterações comuns do dia a dia.
Quais sinais podem aparecer antes do tremor?
Antes mesmo de qualquer tremor, algumas mudanças podem surgir:
- rigidez leve em movimentos
- diminuição da expressão facial
- alterações no sono
- perda de olfato
- fala mais baixa ou lenta
Por serem discretos, esses sinais nem sempre são associados imediatamente à condição.
Mudanças na rotina podem ser um indicativo
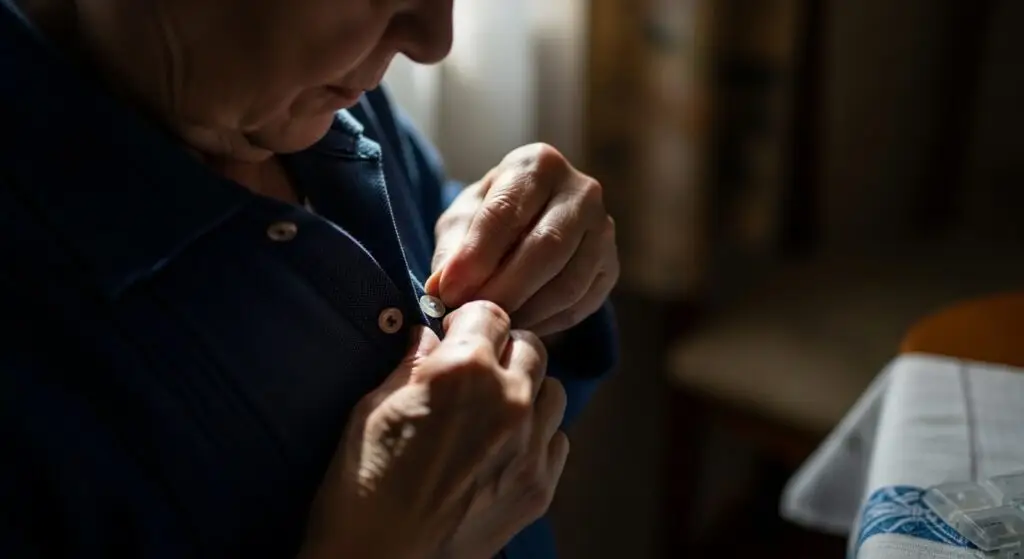
Dificuldades em tarefas simples, como abotoar uma camisa ou escrever, podem surgir de forma gradual.
Além disso, a lentidão em atividades do dia a dia pode ser interpretada como cansaço ou desatenção, quando, na verdade, pode ter outra origem.
Observar essas mudanças ao longo do tempo é importante.
O papel do diagnóstico precoce
Embora não exista cura, o diagnóstico precoce permite um acompanhamento mais adequado e estratégias que ajudam a manter a qualidade de vida.
Quanto antes a condição é identificada, maior a possibilidade de adaptação da rotina e do tratamento.
Como a rotina influencia o cuidado?
Manter horários organizados, acompanhamento regular e atenção ao uso correto de medicamentos são fatores importantes no controle da condição.
A constância no tratamento ajuda a reduzir oscilações e contribui para mais autonomia no dia a dia.
Quando procurar avaliação?
Se houver sinais persistentes, mesmo que leves, é importante buscar orientação profissional.
A avaliação considera o conjunto de sintomas e a evolução ao longo do tempo.
Conclusão
A doença de Parkinson pode começar de forma silenciosa, com sinais que vão além do tremor.
Prestar atenção a pequenas mudanças no corpo e na rotina é essencial para um cuidado mais atento e contínuo.
Artigos relacionados:
Por que alguns remédios devem ser tomados em jejum?

Receber a orientação de tomar um medicamento “em jejum” é comum, mas nem sempre vem acompanhada de explicação. Isso pode gerar dúvidas no dia a dia e até levar a adaptações que comprometem o tratamento.
O que parece um detalhe está, na verdade, diretamente ligado à forma como o medicamento é absorvido pelo organismo.
O que significa tomar em jejum?
De forma geral, tomar um medicamento em jejum significa ingeri-lo com o estômago vazio, normalmente:
- pelo menos 30 minutos antes de comer
ou - cerca de 2 horas após a última refeição
Esse intervalo evita interferências na absorção da substância.
Por que o alimento pode interferir?
Quando há comida no estômago, o processo de digestão altera o ambiente interno do organismo. Isso pode impactar o medicamento de diferentes formas:
- reduzir a absorção
- atrasar o início do efeito
- diminuir a eficácia
- alterar a forma como o corpo metaboliza a substância
Alguns alimentos também podem interagir diretamente com o medicamento, dificultando sua ação.
Quais medicamentos costumam exigir jejum?
Nem todos precisam dessa condição, mas alguns exemplos comuns incluem:
- medicamentos para tireoide
- certos antibióticos
- alguns tratamentos para osteoporose
Nesses casos, o jejum ajuda a garantir que o medicamento seja absorvido corretamente.
O que acontece se não seguir essa orientação?
Tomar o medicamento junto com alimentos, quando o correto seria em jejum, pode reduzir sua eficácia sem que a pessoa perceba.
Isso pode levar à falsa impressão de que o tratamento não está funcionando, quando na verdade o problema está na forma de uso.
Como encaixar isso na rotina?
Tomar em jejum pode parecer difícil no começo, mas alguns ajustes ajudam:
- tomar o medicamento logo ao acordar
- aguardar o tempo recomendado antes do café da manhã
- manter horários consistentes todos os dias
Criar esse hábito facilita a adesão e reduz o risco de erros.
O papel da constância no tratamento
Seguir não apenas a dose, mas também o horário e a forma de uso, faz parte do tratamento.
Pequenas adaptações, como respeitar o jejum, ajudam a garantir que o medicamento tenha o efeito esperado.
Organizar a rotina é o que transforma orientação em resultado.
Conclusão
Tomar um medicamento em jejum não é uma recomendação aleatória. É uma forma de garantir que ele seja absorvido corretamente e funcione como esperado.
Entender o motivo por trás dessa orientação facilita a adesão e contribui para um tratamento mais eficaz e seguro.