O papel da musicoterapia no bem-estar de idosos

Envelhecer com qualidade de vida
Envelhecer é um processo natural e pode, e deve, ser vivido com dignidade, saúde e prazer. Para isso, o cuidado com o bem-estar físico e emocional precisa ir além dos medicamentos e incluir abordagens que promovam sentido e conexão.
É nesse contexto que a musicoterapia vem ganhando destaque. Trata-se de uma prática que usa a música como recurso terapêutico, com efeitos positivos especialmente entre pessoas idosas.
Mais do que ouvir canções, é um processo estruturado conduzido por profissionais capacitados, que pode contribuir para a memória, o humor, a socialização e até para o alívio de sintomas físicos.
O que é musicoterapia
A musicoterapia é uma abordagem terapêutica reconhecida pela Organização Mundial da Saúde (OMS). Ela utiliza elementos sonoros, como ritmo, melodia, harmonia e silêncio, com objetivos clínicos definidos.
Aplicada por musicoterapeutas formados, pode acontecer de forma individual ou em grupo. A prática pode envolver ouvir músicas, cantar, tocar instrumentos, improvisar ou compor, dependendo das necessidades e possibilidades de cada pessoa.
Em idosos, especialmente aqueles que vivem com doenças crônicas, demências ou sintomas como ansiedade e depressão, os efeitos da musicoterapia podem ser significativos.
Benefícios da musicoterapia na terceira idade
Estudos realizados nos últimos anos apontam diversos benefícios da musicoterapia para o público idoso. Entre os principais estão:
Estímulo à memória e à linguagem: canções familiares ativam regiões cerebrais ligadas à lembrança, mesmo em quadros de demência.
Redução da ansiedade e do estresse: o contato com a música pode reduzir os níveis de cortisol, ajudando no relaxamento.
Melhora do humor: cantar ou tocar um instrumento ativa o sistema de recompensa cerebral, favorecendo a liberação de dopamina.
Promoção da interação social: sessões em grupo incentivam o vínculo entre os participantes e ajudam a combater o isolamento.
Alívio da dor crônica: há evidências de que a musicoterapia pode contribuir na regulação da dor, principalmente em cuidados paliativos.
Apoio ao sono e à regulação do ritmo circadiano: músicas calmas ajudam a induzir o relaxamento e melhoram a qualidade do sono.
Musicoterapia e demência: o poder da lembrança
A musicoterapia tem ganhado espaço em instituições que cuidam de pessoas com Alzheimer e outras formas de demência. Isso ocorre porque as lembranças musicais tendem a permanecer acessíveis, mesmo em fases mais avançadas da doença. Elas ativam memórias afetivas e ajudam a manter a identidade e o vínculo com o presente.
Canções que marcaram momentos da juventude, músicas religiosas, folclóricas ou regionais podem ser usadas de forma estratégica, respeitando a história e o repertório cultural da pessoa idosa.
Onde a prática pode ser aplicada
A musicoterapia pode ser oferecida em diferentes contextos:
ILPIs (Instituições de Longa Permanência para Idosos)
Consultórios ou clínicas multidisciplinares
Centros-dia ou espaços de convivência
Atendimento domiciliar individual
Hospitais ou serviços de cuidados paliativos
O importante é que a atividade seja conduzida por um profissional com formação em musicoterapia, respeitando as condições físicas, cognitivas e emocionais de cada paciente.
Como a Dose Certa contribui nesse cuidado
O bem-estar do idoso depende de uma rede de cuidado que vai além do uso correto de medicamentos, embora este também seja um pilar essencial.
Com a Dose Certa, idosos e cuidadores contam com um sistema de organização dos remédios por dia e horário. Isso reduz o risco de esquecimentos, duplicações ou trocas acidentais, tornando o tratamento mais seguro e eficiente.
Aliada à musicoterapia e a outras práticas de promoção de saúde, essa organização permite um cuidado mais leve, acolhedor e com mais qualidade de vida.
Conclusão
A música tem o poder de acessar memórias, despertar emoções e restaurar o senso de presença. Essas qualidades fazem da musicoterapia uma ferramenta valiosa para o envelhecimento saudável.
Quando bem conduzida, ela ajuda o idoso a se conectar consigo mesmo, com sua história e com o mundo ao redor. Um cuidado que, como a Dose Certa, considera o ser humano em sua totalidade.
Leia mais: https://www.raiadosecerta.com.br/blog
Artigos relacionados:
Doença de Parkinson: sinais iniciais além do tremor
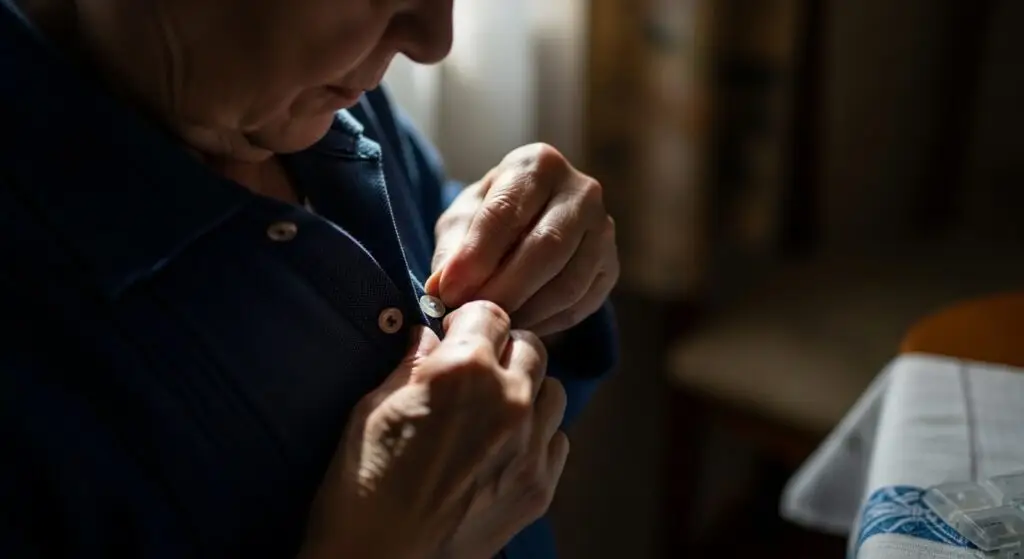
Quando se fala em doença de Parkinson, o tremor costuma ser o primeiro sintoma que vem à mente. No entanto, os sinais iniciais nem sempre são tão evidentes e podem passar despercebidos por bastante tempo.
Reconhecer essas mudanças precoces pode ajudar no acompanhamento e no cuidado contínuo da saúde.
O que é a doença de Parkinson?
A doença de Parkinson é uma condição crônica que afeta o sistema nervoso, impactando principalmente os movimentos.
Ela costuma evoluir de forma gradual, e os primeiros sinais podem ser sutis, confundidos com alterações comuns do dia a dia.
Quais sinais podem aparecer antes do tremor?
Antes mesmo de qualquer tremor, algumas mudanças podem surgir:
- rigidez leve em movimentos
- diminuição da expressão facial
- alterações no sono
- perda de olfato
- fala mais baixa ou lenta
Por serem discretos, esses sinais nem sempre são associados imediatamente à condição.
Mudanças na rotina podem ser um indicativo
Dificuldades em tarefas simples, como abotoar uma camisa ou escrever, podem surgir de forma gradual.
Além disso, a lentidão em atividades do dia a dia pode ser interpretada como cansaço ou desatenção, quando, na verdade, pode ter outra origem.
Observar essas mudanças ao longo do tempo é importante.
O papel do diagnóstico precoce
Embora não exista cura, o diagnóstico precoce permite um acompanhamento mais adequado e estratégias que ajudam a manter a qualidade de vida.
Quanto antes a condição é identificada, maior a possibilidade de adaptação da rotina e do tratamento.
Como a rotina influencia o cuidado?
Manter horários organizados, acompanhamento regular e atenção ao uso correto de medicamentos são fatores importantes no controle da condição.
A constância no tratamento ajuda a reduzir oscilações e contribui para mais autonomia no dia a dia.
Quando procurar avaliação?
Se houver sinais persistentes, mesmo que leves, é importante buscar orientação profissional.
A avaliação considera o conjunto de sintomas e a evolução ao longo do tempo.
Conclusão
A doença de Parkinson pode começar de forma silenciosa, com sinais que vão além do tremor.
Prestar atenção a pequenas mudanças no corpo e na rotina é essencial para um cuidado mais atento e contínuo.
Artigos relacionados:
Por que alguns remédios devem ser tomados em jejum?

Receber a orientação de tomar um medicamento “em jejum” é comum, mas nem sempre vem acompanhada de explicação. Isso pode gerar dúvidas no dia a dia e até levar a adaptações que comprometem o tratamento.
O que parece um detalhe está, na verdade, diretamente ligado à forma como o medicamento é absorvido pelo organismo.
O que significa tomar em jejum?
De forma geral, tomar um medicamento em jejum significa ingeri-lo com o estômago vazio, normalmente:
- pelo menos 30 minutos antes de comer
ou - cerca de 2 horas após a última refeição
Esse intervalo evita interferências na absorção da substância.
Por que o alimento pode interferir?
Quando há comida no estômago, o processo de digestão altera o ambiente interno do organismo. Isso pode impactar o medicamento de diferentes formas:
- reduzir a absorção
- atrasar o início do efeito
- diminuir a eficácia
- alterar a forma como o corpo metaboliza a substância
Alguns alimentos também podem interagir diretamente com o medicamento, dificultando sua ação.
Quais medicamentos costumam exigir jejum?
Nem todos precisam dessa condição, mas alguns exemplos comuns incluem:
- medicamentos para tireoide
- certos antibióticos
- alguns tratamentos para osteoporose
Nesses casos, o jejum ajuda a garantir que o medicamento seja absorvido corretamente.
O que acontece se não seguir essa orientação?
Tomar o medicamento junto com alimentos, quando o correto seria em jejum, pode reduzir sua eficácia sem que a pessoa perceba.
Isso pode levar à falsa impressão de que o tratamento não está funcionando, quando na verdade o problema está na forma de uso.
Como encaixar isso na rotina?
Tomar em jejum pode parecer difícil no começo, mas alguns ajustes ajudam:
- tomar o medicamento logo ao acordar
- aguardar o tempo recomendado antes do café da manhã
- manter horários consistentes todos os dias
Criar esse hábito facilita a adesão e reduz o risco de erros.
O papel da constância no tratamento
Seguir não apenas a dose, mas também o horário e a forma de uso, faz parte do tratamento.
Pequenas adaptações, como respeitar o jejum, ajudam a garantir que o medicamento tenha o efeito esperado.
Organizar a rotina é o que transforma orientação em resultado.
Conclusão
Tomar um medicamento em jejum não é uma recomendação aleatória. É uma forma de garantir que ele seja absorvido corretamente e funcione como esperado.
Entender o motivo por trás dessa orientação facilita a adesão e contribui para um tratamento mais eficaz e seguro.
Artigos relacionados:
Pressão controlada: por que manter o tratamento?

Receber a notícia de que a pressão arterial está controlada costuma trazer alívio. Em muitos casos, esse resultado vem acompanhado de uma dúvida comum: será que ainda é necessário continuar com os medicamentos?
A sensação de melhora pode dar a impressão de que o problema foi resolvido. Mas, na maioria das vezes, o controle da pressão está diretamente ligado à continuidade do tratamento.
O que significa ter a pressão controlada?
Ter a pressão arterial dentro dos valores recomendados não significa, necessariamente, que a hipertensão deixou de existir.
Na maior parte dos casos, o controle acontece justamente porque há um conjunto de cuidados sendo seguidos, como:
uso regular de medicamentos
alimentação equilibrada
acompanhamento médico
rotina mais organizada
Ou seja, o resultado é consequência da constância, não da ausência da condição.
O risco de interromper por conta própria
Parar o tratamento sem orientação pode levar ao aumento da pressão novamente, muitas vezes de forma silenciosa.
Isso acontece porque a hipertensão nem sempre apresenta sintomas claros. A pessoa pode se sentir bem enquanto a pressão volta a subir gradualmente.
Com o tempo, isso aumenta o risco de complicações como:
problemas cardiovasculares
sobrecarga do coração
alterações nos vasos sanguíneos
A interrupção por conta própria quebra a estabilidade conquistada.
Por que a regularidade faz diferença?
Os medicamentos para controle da pressão atuam mantendo níveis estáveis ao longo do dia.
Quando há falhas, atrasos ou interrupções, esse equilíbrio pode ser comprometido. O organismo perde a previsibilidade, e o controle da pressão se torna mais difícil.
Manter horários regulares e seguir a orientação médica são partes fundamentais do tratamento.
O papel da rotina no controle da pressão
A adesão ao tratamento não depende apenas de saber o que fazer, mas de conseguir manter isso no dia a dia.
Rotinas desorganizadas, esquecimentos e mudanças frequentes de horário podem impactar diretamente o controle da pressão.
Criar hábitos consistentes, associar a medicação a momentos do dia e manter acompanhamento regular ajudam a sustentar os resultados no longo prazo.
Quando o tratamento pode ser ajustado?
Em alguns casos, o médico pode avaliar a possibilidade de reduzir doses ou ajustar o tratamento. Isso depende de fatores como:
histórico do paciente
tempo de controle da pressão
presença de outras condições de saúde
Qualquer mudança deve ser feita com acompanhamento profissional.
Conclusão
Ter a pressão controlada é um sinal positivo, mas não significa que o cuidado pode ser interrompido.
Manter a regularidade no tratamento é o que sustenta esse resultado ao longo do tempo. Pequenas falhas podem comprometer um equilíbrio que levou tempo para ser alcançado.
Cuidar da pressão é um processo contínuo, que depende de constância, organização e acompanhamento.
Artigos relacionados:
Por que alguns remédios precisam ser tomados no mesmo horário?

Receber a orientação de tomar um medicamento “sempre no mesmo horário” é algo comum em muitos tratamentos. Ainda assim, na rotina corrida, atrasos ou esquecimentos podem acontecer.
O que muita gente não percebe é que o horário da medicação não costuma ser apenas um detalhe. Em vários casos, ele é parte importante para que o tratamento funcione da maneira esperada.
Entender essa recomendação ajuda a manter mais constância no cuidado com a saúde.
O que acontece com o medicamento no organismo?
Depois de ingerido, o medicamento passa por etapas como absorção, distribuição e eliminação. Esse processo determina por quanto tempo a substância permanece ativa no organismo.
Quando a medicação é tomada em intervalos regulares, a concentração do medicamento no sangue tende a se manter mais estável. Isso permite que o efeito terapêutico seja mantido ao longo do dia.
Quando há atrasos frequentes ou doses muito espaçadas, essa concentração pode diminuir. Em alguns casos, isso reduz a eficácia do tratamento.
O que pode acontecer quando os horários variam?
Tomar o medicamento em horários muito diferentes ao longo dos dias pode trazer algumas consequências:
Redução do efeito esperado
Oscilações no controle da condição de saúde
Retorno de sintomas
Necessidade de ajustes no tratamento
Em doenças crônicas, como hipertensão ou diabetes, a regularidade costuma ser um fator importante para manter o controle da condição.
Por que alguns medicamentos têm horários específicos?
Alguns medicamentos funcionam melhor quando administrados em determinados momentos do dia.
Isso pode acontecer por diferentes motivos, como:
Melhor absorção em jejum
Redução de efeitos colaterais quando tomados à noite
Sincronização com o ritmo natural do organismo
Manutenção constante da ação terapêutica
Seguir essas orientações ajuda o organismo a responder melhor ao tratamento.
Como manter regularidade na rotina?
Criar estratégias simples pode ajudar a reduzir esquecimentos e tornar o cuidado mais organizado.
Algumas medidas que podem ajudar incluem:
Associar o medicamento a um hábito diário, como escovar os dentes
Utilizar organizadores semanais de comprimidos
Programar alarmes no celular
Manter os medicamentos sempre no mesmo local
Essas pequenas ações ajudam a tornar a rotina mais previsível e segura.
Constância também faz parte do tratamento
Seguir o horário orientado não é apenas uma questão de disciplina. É uma forma de garantir que o medicamento atue de maneira adequada no organismo.
Organizar a rotina de medicação pode ajudar a evitar falhas no tratamento e contribuir para um cuidado mais consistente ao longo do tempo.