Como identificar e tratar a resistência à insulina
Como identificar e tratar a resistência à insulina
A resistência à insulina é uma condição de saúde silenciosa, mas bastante comum, que pode levar ao desenvolvimento de doenças mais graves, como o diabetes tipo 2, se não for tratada adequadamente. Muitas pessoas convivem com ela sem saber, o que torna essencial entender seus sinais, causas e as opções de tratamento. Neste artigo, vamos explicar como identificar e tratar a resistência à insulina de forma eficaz.
O que é resistência à insulina?
A insulina é um hormônio fundamental para o controle dos níveis de glicose (açúcar) no sangue. Ela permite que a glicose entre nas células do corpo, onde é utilizada como fonte de energia. Quando o corpo se torna resistente à insulina, as células não respondem adequadamente ao hormônio, o que leva a níveis mais elevados de glicose no sangue. Isso pode sobrecarregar o pâncreas, que acaba produzindo mais insulina para tentar compensar.
Com o tempo, a resistência à insulina pode evoluir para o diabetes tipo 2, que é uma condição crônica e progressiva. Porém, com mudanças no estilo de vida e, em alguns casos, medicamentos, é possível controlar e até reverter a resistência à insulina.
Como identificar a resistência à insulina?
A resistência à insulina é muitas vezes chamada de “doença silenciosa”, pois pode não apresentar sintomas claros nos estágios iniciais. No entanto, existem alguns sinais e fatores de risco que podem indicar que você está desenvolvendo a condição. Aqui estão alguns dos sinais mais comuns:
Sinais e sintomas comuns:
Fadiga constante: Sentir-se cansado o tempo todo, mesmo após uma boa noite de sono, pode ser um sinal de que seu corpo não está utilizando a glicose de maneira eficiente.
Dificuldade para perder peso: Mesmo com dietas e exercícios, a perda de peso pode ser mais difícil quando há resistência à insulina, já que o corpo acumula mais gordura, especialmente na região abdominal.
Aumento de apetite e fome frequente: A resistência à insulina pode causar flutuações nos níveis de glicose, levando a picos de fome, especialmente por alimentos ricos em carboidratos.
Aumento da circunferência abdominal: A gordura abdominal é um dos principais indicadores de resistência à insulina. Pessoas com excesso de gordura na região da cintura têm maior risco de desenvolver a condição.
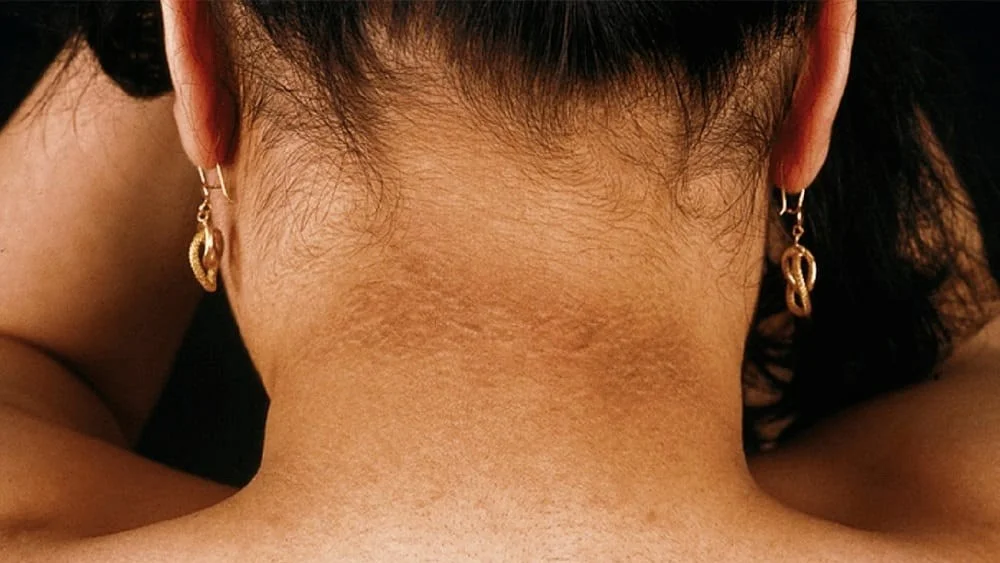
Escurecimento da pele: Algumas pessoas com resistência à insulina podem notar manchas escuras, chamadas de acantose nigricans, em áreas como pescoço, axilas e virilhas.
Fatores de risco:
Histórico familiar de diabetes: Se você tem parentes próximos com diabetes tipo 2, seu risco de desenvolver resistência à insulina aumenta.
Idade: A resistência à insulina é mais comum em pessoas com mais de 45 anos.
Excesso de peso e obesidade: O excesso de gordura corporal, especialmente na área abdominal, está fortemente ligado à resistência à insulina.
Sedentarismo: A falta de atividade física regular pode contribuir para a resistência à insulina.
Síndrome dos ovários policísticos (SOP): Mulheres com SOP têm maior risco de desenvolver resistência à insulina.
Leia mais: Sintomas iniciais de diabetes: o que você precisa saber
Como tratar a resistência à insulina?
O tratamento da resistência à insulina envolve uma combinação de mudanças no estilo de vida, alimentação e, em alguns casos, medicamentos. Abaixo estão as abordagens mais eficazes para controlar a condição:
1. Mudanças na alimentação
A alimentação tem um papel central no controle da resistência à insulina. Algumas dicas incluem:
Priorizar alimentos de baixo índice glicêmico: Alimentos como grãos integrais, legumes, verduras e frutas frescas ajudam a controlar os níveis de glicose no sangue.
Evitar carboidratos refinados: Pães brancos, arroz branco, doces e refrigerantes podem causar picos de glicose e insulina. Prefira fontes de carboidratos mais saudáveis.
Aumentar a ingestão de fibras: Alimentos ricos em fibras, como vegetais, leguminosas e aveia, ajudam a controlar os níveis de açúcar no sangue e melhoram a sensibilidade à insulina.
Incluir gorduras saudáveis: Abacate, azeite de oliva e peixes ricos em ômega-3 (como salmão e sardinha) ajudam a melhorar a função metabólica.
Controlar as porções: Comer em porções controladas pode ajudar a evitar o acúmulo de gordura abdominal, um fator que agrava a resistência à insulina.
2. Exercícios físicos
A prática regular de atividades físicas melhora a sensibilidade à insulina, permitindo que o corpo utilize a glicose de maneira mais eficiente. Algumas atividades recomendadas incluem:
Exercícios aeróbicos: Caminhadas, corridas, natação e ciclismo são ótimos para melhorar o metabolismo e reduzir a resistência à insulina.
Treinamento de força: Levantamento de pesos e exercícios de resistência também ajudam a aumentar a massa muscular, o que melhora a utilização da glicose pelas células.
A recomendação é praticar pelo menos 150 minutos de exercício moderado por semana.
3. Controle do peso
Manter um peso saudável é fundamental para o controle da resistência à insulina. Perder mesmo uma pequena quantidade de peso pode melhorar significativamente a sensibilidade à insulina. Concentre-se em uma alimentação balanceada e em exercícios físicos regulares para alcançar e manter um peso adequado.
4. Medicamentos
Em casos mais graves, ou quando as mudanças no estilo de vida não são suficientes, os médicos podem prescrever medicamentos para ajudar a controlar a resistência à insulina. O medicamento mais comum utilizado é a metformina, que ajuda a melhorar a resposta das células à insulina.
Além disso, em alguns casos, medicamentos para controle do colesterol e pressão arterial também podem ser necessários, já que a resistência à insulina está frequentemente associada a problemas cardiovasculares.
Prevenção da resistência à insulina
Embora a resistência à insulina possa ser uma condição hereditária, ela pode ser prevenida ou controlada com hábitos saudáveis. Aqui estão algumas dicas para prevenir a resistência à insulina:
Mantenha um peso saudável.
Pratique exercícios regularmente.
Adote uma alimentação balanceada, rica em alimentos integrais, frutas, vegetais e proteínas magras.
Evite o consumo excessivo de açúcar e carboidratos refinados.
Durma bem e gerencie o estresse, já que ambos afetam os níveis de glicose no sangue.
Conclusão
A resistência à insulina é uma condição séria, mas controlável. Ao identificar os sinais precoces e fazer mudanças no estilo de vida, você pode prevenir o avanço para o diabetes tipo 2 e melhorar sua saúde geral. Se você tem algum fator de risco ou está apresentando sintomas, é importante procurar um médico para realizar exames e iniciar um tratamento adequado.
A combinação de uma dieta balanceada, exercício regular e controle do peso é a chave para manter a resistência à insulina sob controle. Com a abordagem certa, é possível viver uma vida saudável e equilibrada, mesmo com essa condição.
Artigos relacionados:
Novas recomendações mudam a forma de medir a pressão

Por muitos anos, medir a pressão arterial durante uma consulta parecia suficiente para entender se estava tudo bem com a saúde cardiovascular. O paciente sentava, aguardava alguns minutos e saía do consultório com um número que, muitas vezes, definia os próximos passos do tratamento.
Mas especialistas têm alertado que essa medição isolada pode contar apenas parte da história.
As novas diretrizes brasileiras para aferição da pressão arterial passaram a recomendar um acompanhamento mais amplo, incluindo medições feitas em casa e ao longo de diferentes momentos da rotina. A mudança acompanha um movimento que já vinha crescendo em outros países: olhar menos para um resultado pontual e mais para o comportamento da pressão no dia a dia.
Isso acontece porque a pressão arterial não permanece estática. Ela responde ao estresse, ao sono, à alimentação, ao trânsito, ao trabalho e até ao ambiente onde a medição é feita.
Há pessoas que chegam ao consultório tensas e apresentam níveis mais altos apenas naquele momento. Em outros casos, acontece o contrário: a pressão parece controlada durante a consulta, mas permanece elevada na maior parte do dia sem que isso seja percebido.
É justamente aí que entra a importância das medições fora do ambiente clínico.
Segundo as recomendações mais recentes, acompanhar a pressão em casa durante alguns dias consecutivos ajuda a identificar padrões com mais precisão. Em vez de depender de uma única aferição, o médico consegue observar como o organismo se comporta dentro da rotina real do paciente.
A forma de medir também passou a receber mais atenção.
As diretrizes reforçam que pequenos detalhes fazem diferença no resultado: estar em repouso antes da aferição, evitar conversar durante o processo, manter os pés apoiados no chão e usar equipamentos validados são alguns dos cuidados recomendados.
Pode parecer exagero, mas variações pequenas podem alterar a leitura e influenciar decisões importantes sobre diagnóstico e tratamento.
Outro ponto que chama atenção é como esse novo olhar muda a participação do próprio paciente no acompanhamento da saúde.
Quando a medição passa a fazer parte da rotina, fica mais fácil perceber oscilações, entender hábitos que impactam a pressão e acompanhar a resposta do organismo ao tratamento ao longo do tempo.
Isso também exige constância.
Monitorar corretamente a pressão depende de frequência, organização e continuidade, principalmente para quem já convive com hipertensão ou outros fatores de risco cardiovasculares.
No fim, as novas recomendações mostram uma mudança importante no cuidado cardiovascular: entender a saúde não apenas dentro do consultório, mas dentro da vida cotidiana.
Porque, muitas vezes, é na rotina que os sinais mais importantes aparecem.
Fontes:
https://www.cnnbrasil.com.br/saude/pressao-12-por-8-passa-a-ser-considerada-alta-entenda-novas-diretrizes/
https://veja.abril.com.br/saude/brasil-ganha-novas-diretrizes-para-medir-pressao-em-casa-e-no-consultorio/
https://www.incor.usp.br/sites/incor2024/noticia/novas-diretrizes-para-medir-pressao-em-casa-e-no-consultorio-medico
Artigos relacionados:
Quando o tratamento vira mais uma tarefa mental

Responder mensagens, lembrar reuniões, organizar contas, cuidar da casa, acompanhar compromissos. Em meio a tantas tarefas mentais ao longo do dia, muita gente tem sentido dificuldade para manter constância até em cuidados importantes com a própria saúde.
Em 2026, o excesso de estímulos e a sobrecarga da rotina voltaram ao centro das discussões sobre saúde mental e bem-estar. Pesquisas recentes mostram que os brasileiros estão cada vez mais cansados mentalmente e com dificuldade de equilibrar rotina, descanso e autocuidado.
Nesse cenário, tratamentos contínuos acabam entrando na mesma lista de tarefas que disputam atenção o tempo inteiro.
O cansaço mental também afeta o cuidado com a saúde
Nem sempre o esquecimento acontece por descuido.
Quando a mente está sobrecarregada, tarefas repetitivas começam a exigir mais energia mental. Isso inclui lembrar horários, organizar medicamentos e manter constância em tratamentos de longo prazo.
Com o tempo, o cuidado pode começar a parecer mais uma obrigação difícil de sustentar.
Por que a rotina atual aumenta essa sensação?
A rotina se tornou mais fragmentada.
Notificações constantes, excesso de informação e mudanças frequentes de horário fazem com que o cérebro permaneça em estado de alerta por mais tempo.
Essa sensação contínua de urgência reduz a capacidade de manter hábitos estáveis, inclusive os relacionados à saúde.
Quando o tratamento depende da memória o tempo todo
Tratamentos contínuos exigem repetição.
Mas quanto mais etapas dependem apenas da memória, maior pode ser o desgaste ao longo do tempo, principalmente em períodos mais corridos ou emocionalmente cansativos.
É por isso que muitas pessoas buscam formas de deixar o cuidado mais simples, previsível e integrado à rotina real.
O peso silencioso das pequenas decisões
Decidir todos os dias qual medicamento tomar, conferir horários ou reorganizar etapas manualmente pode parecer simples isoladamente.
Mas, somadas, essas pequenas decisões aumentam a carga mental do dia.
Reduzir atritos na rotina pode ajudar não apenas na organização, mas também na continuidade do tratamento.
Cuidado contínuo precisa funcionar na vida real
Rotinas perfeitas raramente existem.
Por isso, estratégias que ajudam a trazer mais clareza, previsibilidade e continuidade para o tratamento tendem a facilitar o cuidado no longo prazo.
Quando a organização depende de menos esforço mental diário, manter constância se torna mais possível.
Conclusão
O excesso de tarefas mentais não afeta apenas produtividade ou descanso. Ele também interfere na forma como as pessoas conseguem manter cuidados importantes com a própria saúde.
Entender esse impacto é essencial para criar rotinas de cuidado mais sustentáveis, leves e adaptadas à vida real.
Artigos relacionados:
Uso de Ozempic sem indicação: riscos e efeitos na rotina

O uso de medicamentos como Ozempic tem crescido fora das indicações médicas, principalmente com foco em emagrecimento rápido. Esse movimento ganhou força nos últimos meses, impulsionado por redes sociais e pela busca por resultados imediatos.
Mas, por trás da promessa de perda de peso, existem impactos importantes que vão além do curto prazo e que afetam diretamente a saúde e a rotina.
O que é o Ozempic e para que ele é indicado?
Ozempic é um medicamento à base de semaglutida, indicado principalmente para o tratamento do diabetes tipo 2.
Ele atua ajudando a controlar os níveis de glicose no sangue e também influencia a sensação de saciedade. Por isso, passou a ser utilizado, de forma não indicada, como estratégia para emagrecimento.
Esse uso fora da prescrição é o que levanta os principais alertas.
Por que o uso sem indicação médica aumentou?
Nos últimos anos, houve uma mudança no comportamento de busca por saúde e estética.
A promessa de perda de peso mais rápida, aliada à visibilidade em redes sociais e relatos pessoais, fez com que muitas pessoas passassem a considerar o uso do medicamento sem avaliação médica.
Além disso, a percepção de que se trata de um medicamento “seguro” contribui para decisões sem acompanhamento adequado.
Quais são os riscos do uso sem acompanhamento?
O uso sem orientação pode trazer efeitos que impactam diretamente o dia a dia.
Entre os mais comuns estão desconfortos gastrointestinais, como náuseas, vômitos e alterações no funcionamento intestinal. Esses sintomas podem parecer leves no início, mas, quando persistem, afetam a alimentação, o bem-estar e a disposição.
Outro ponto de atenção é o uso irregular ou ajustes de dose por conta própria, que podem aumentar o risco de efeitos adversos e comprometer o equilíbrio do organismo.
O impacto na rotina e na alimentação
Um dos efeitos mais perceptíveis é a redução do apetite. Embora isso possa parecer positivo à primeira vista, na prática pode gerar desorganização alimentar.
Pular refeições ou comer menos do que o necessário pode levar a queda de energia, dificuldade de concentração e alterações no humor.
Ao longo do tempo, isso impacta não apenas o resultado esperado, mas também a qualidade de vida.
O risco da automedicação e da descontinuidade
O uso sem acompanhamento também aumenta a chance de interrupções ou mudanças sem orientação.
Parar o uso de forma abrupta ou utilizar o medicamento de forma intermitente pode gerar efeitos rebote, além de comprometer qualquer estratégia de cuidado que esteja sendo construída.
A constância e o acompanhamento são parte essencial de qualquer tratamento seguro.
Quando o uso exige atenção imediata?
Alguns sinais indicam que o uso pode não estar adequado:
Sintomas persistentes, impacto significativo na rotina, dificuldade em manter alimentação regular ou uso sem prescrição são pontos de alerta importantes.
Nesses casos, buscar orientação profissional é fundamental para reavaliar o uso.
O papel da rotina no uso seguro de medicamentos
Mais do que o medicamento em si, o contexto faz diferença.
Manter horários organizados, seguir corretamente a prescrição e evitar ajustes por conta própria são atitudes que aumentam a segurança.
A adesão ao tratamento não está apenas no início, mas na continuidade. E isso depende diretamente da rotina.
Conclusão
O uso de Ozempic sem indicação médica pode parecer uma solução rápida, mas envolve riscos que vão além do objetivo inicial.
Entender os impactos, respeitar a orientação profissional e manter uma rotina organizada são pontos essenciais para um cuidado mais seguro e consciente.
Artigos relacionados:
Zumbido no ouvido constante: quando investigar?

O zumbido no ouvido constante pode ter diferentes causas, como exposição a ruídos, estresse ou uso de alguns medicamentos. Quando o sintoma é frequente ou começa a interferir na rotina, é importante investigar.
Mais do que um incômodo, o zumbido pode impactar o sono, a concentração e o bem-estar ao longo do dia.
O que pode causar zumbido no ouvido?
O zumbido, também conhecido como tinnitus, pode estar relacionado a diferentes fatores do dia a dia.
Entre as causas mais comuns estão:
- exposição a sons altos com frequência
- estresse e ansiedade
- alterações na circulação
- uso de determinados medicamentos
- acúmulo de cera no ouvido
Nem sempre a causa é evidente, por isso a avaliação individual é importante.
Quando o zumbido no ouvido é preocupante?
O zumbido deixa de ser ocasional quando passa a acontecer com frequência ou sem motivo claro.
Alguns sinais de alerta incluem:
- zumbido contínuo ou recorrente
- dificuldade para dormir por causa do som
- impacto na concentração
- sensação de pressão no ouvido
Quando começa a afetar a rotina, é um indicativo de atenção.
Como saber se preciso investigar o zumbido?
Algumas situações indicam a necessidade de avaliação:
- o sintoma persiste por vários dias
- há aumento da intensidade com o tempo
- surge sem causa aparente
- vem acompanhado de tontura ou desconforto
Nesses casos, buscar orientação ajuda a identificar a origem.
O impacto do zumbido na rotina
Mesmo quando não está ligado a algo grave, o zumbido pode interferir no dia a dia.
É comum perceber:
- dificuldade de concentração
- irritação ao longo do dia
- piora da qualidade do sono
- sensação constante de desconforto
Com o tempo, esses efeitos podem afetar o equilíbrio da rotina.
O que fazer para lidar com o zumbido?
Algumas atitudes podem ajudar no controle inicial:
- evitar ambientes muito barulhentos
- reduzir estímulos antes de dormir
- observar quando o sintoma aparece
- evitar automedicação
O acompanhamento profissional é essencial para orientação adequada.
O papel da rotina no controle dos sintomas
Manter horários organizados, reduzir estímulos e ter constância no cuidado com a saúde pode ajudar a diminuir o impacto do zumbido.
Além disso, seguir corretamente orientações e tratamentos evita oscilações e contribui para mais estabilidade no dia a dia.
Conclusão
O zumbido no ouvido constante pode ter diversas causas e nem sempre deve ser ignorado.
Observar a frequência, o impacto na rotina e buscar orientação quando necessário são passos importantes para um cuidado mais atento e contínuo.



